- Розеола или трехдневная лихорадка
- Детские болезни с сыпью. Прививки и оценка иммунитета
- Ветряная оспа
- Краснуха
- Скарлатина
- Инфекционная эритема
- Розеола
- Для чего нужны прививки?
- Как узнать, есть ли иммунитет к детским инфекциям?
- Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
- Кому показано определение иммунитета к детским инфекциям в первую очередь?
- Аллергическая сыпь у детей
- Причины возникновения
- Как выглядят аллергические высыпания?
- Как диагностировать аллергию?
- Первая помощь и лечение
- Как избежать появления аллергии у детей?
- Примеры высыпаний с фото
- Заключение
- 6 детских болезней с сыпью: как не запаниковать и не пропустить серьезное
- Первая: корь
- Вторая: скарлатина
- Третья: краснуха
- Четвертая: мононуклеоз
- Пятая: инфекционная эритема
- Шестая: розеола
- В каких случаях нужно сдавать анализы?
- Когда лихорадка и сыпь – повод вызвать скорую помощь?
- Сыпи у младенцев
- Аллергия на лице у ребенка: причины и лечение
- Причины
- Аллергия на продукты питания
- Лечение
- Рекомендации для родителей
Розеола или трехдневная лихорадка

Так как непременным симптомом розеолы являются высыпания на коже, родители часто обращаются не только к педиатру, но и к дерматологу.
У детской розеолы много названий: внезапная экзантема, трехдневная лихорадка, псевдокраснуха. Во многих случаях ее не диагностируют как отдельное заболевание, при повышении температуры ставится диагноз ОРВИ, сыпь списывают на аллергию на лекарственные препараты, принимаемые во время болезни.
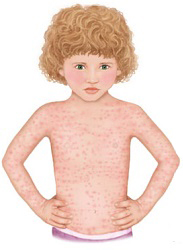
Что такое детская розеола?
Детская розеола это вирусное заболевание, для которого характерен резкий подъем температуры, а затем, после ее снижения, появление мелкой розовый сыпи, распространяющейся по всему телу. В первые три дня, до появления высыпаний, диагноз поставить сложно, так как кроме температуры нет никаких характерных симптомов. Именно появление сыпи помогает определить, что это именно розеола.
Передается эта инфекция предположительно воздушно-капельным путем, инкубационный период 9-12 дней. Лабораторного подтверждения диагноза не требуется, и, как правило, никаких анализов не проводится. Обычно болеют дети от 6 месяцев до 3 лет, преимущественно в весеннее-осенний период.
Какой возбудитель вызывает данное заболевание?
Чаще всего розеола вызывается вирусом герпеса человека 6-го, реже 7-го типов. Herpes virus 6 (HHV-6) очень широко распространен, при рождении младенцы обладают антителами от матери, которые защищают его. Их уровень значительно снижается к 4 месяцам, и ребенок становится восприимчив к инфекции. После 2 лет иммунная система уже может довольно успешно справиться с вирусом, не допуская развития острого заболевания. А вот в промежутке организм детей наиболее уязвим, пик заболеваемости приходится на 6-12 месяцев.
Специфической профилактики розеолы не существует, из общих мер, снижающих риск заболевания, можно отметить регулярные проветривания помещений, где находится ребенок, ограничения тесных телесных контактов с взрослыми (не стоит целовать маленького ребенка в губы, в носик, облизывать ложки и соски и так далее).
После перенесенного заболевания вырабатывается стойкий иммунитет, случаи повторного заражения довольно редки, но иногда встречаются. После 4 лет практически у всех обследованных детей определяются антитела к этому вирусу.
Характерные признаки болезни?
- Подъем температуры до 38°С-40°С без респираторных симптомов (насморк, кашель, боль в горле) и высыпаний. Повышение температуры это реакция организма на присутствие вируса в крови. В среднем температура держится 3 дня.
- Высыпание мелких бледно-розовых пятен преимущественно на шее и туловище, в меньших количествах на лице и конечностях, через 1-2 дня после прекращения лихорадки. Часто вокруг элементов сыпи можно увидеть бледный ободок.
- Сыпь не зудит и проходит самостоятельно в течение нескольких дней или недель.
Чем розеола отличается от краснухи?
При краснухе сыпь появляется одновременно с температурой, располагается в основном на конечностях, немного отличается по внешнему виду. Также для краснухи не характерен такой резкий и высокий подъем температуры.
Бывают ли осложнения?
В подавляющем большинстве случаев организм справляется самостоятельно и без последствий. Высокая температура при внезапной экзантеме может вызвать фебрильные судороги. Как правило, они не опасны, проходят без последствий для ребенка и не связаны с повреждениями нервной системы или мозга. Но, если это произошло в первый раз, ребенок должен быть осмотрен неврологом.
Иногда встречаются сопутствующие симптомы в виде воспалительных процессов в носоглотке и увеличения лимфоузлов. Крайне редко, при соответствующей предрасположенности, возможны неврологические осложнения болезни: энцефалит, менингит.
Как лечить розеолу?
Ребенок должен быть осмотрен педиатром, так как высокая температура может быть не только при розеоле, но и при других инфекционных заболеваниях, требующих лечения, например при отите, инфекции мочевыводящих путей.
Специфического лечения вируса вызывающего розеолу не существует, поэтому лечение симптоматическое: жаропонижающие средства при высокой температуре, чтобы облегчить состояние ребенка. Пока держится температура, важно следить, чтобы ребенок потреблял достаточно жидкости. Если ребенок отказывается от еды, не нужно кормить через силу, как только состояние улучшится, аппетит вернется.
Когда появляется сыпь, смазывать ее чем-либо или принимать противоаллергические препараты не нужно. Пятна проходят самостоятельно, не оставляя следов, возможно небольшое шелушение кожи, которое так же проходит без лечения. Ребенка в этот период можно купать. После купания может отмечаться увеличение яркости сыпи из-за протока крови к коже, это временное явление, которое не ухудшает течение заболевания.
Противовирусное лечение проводят при тяжелом течении болезни, как правило, у детей со сниженным иммунитетом. При лечении пациентов с иммунодефицитом необходима консультация детского инфекциониста.
Детские болезни с сыпью. Прививки и оценка иммунитета
Большинство детских инфекций сопровождается различными высыпаниями. Сыпь – это общая реакция организма на токсическое воздействие возбудителя и продуктов его жизнедеятельности, а у ребёнка ускорен обмен веществ, широкие сосуды и хорошая циркуляция крови.
Детскими болезнями лучше всего переболеть в детстве. Во-первых, так формируется иммунитет ребёнка и защита от перенесенных инфекций в дальнейшем. Во-вторых, во взрослом возрасте детские болезни протекают значительно тяжелее, а многие из них особенно опасны в период беременности.
Все инфекции отличаются высокой заразностью, течением с повышением температуры и признаками простуды. Зачастую отличить их друг от друга позволяют характерные признаки сыпи. Рассмотрим основные детские болезни и их отличительные черты:
Недавно считалось, что корь побеждена, но в последнее время всё чаще возникают её вспышки. Это связано с отказом от обязательных профилактических прививок. На самом деле корь – тяжелое заболевание, особенно в подростковом и взрослом возрасте. Протекает с осложнениями: воспаление легких, отит, нередки поражения почек, печени и головного мозга. Может привести к глухоте и слепоте. Сыпь при кори пятнисто-папулезная (папулы – небольшие возвышения на коже), появляется на 3-й день болезни, начинается за ушами и на лице и проявляется этапно сверху вниз, может иметь разные размеры (полиморфная). Перед появлением высыпаний можно заметить белые точки на слизистой ротоглотки, напоминающие манную крупу, с красным ободком, их называют пятна Филатова-Коплика.
Ветряная оспа
Вызывается вирусом герпеса III типа. Большинство детей заболевают в возрасте от 2 до 7 лет, в более старшем возрасте переносится тяжелее. Всем известно, что сыпь при ветрянке в виде пузырьков (везикулезная). Начинается она с волосистой части головы, распространяясь по всему телу. Сначала появляются пятна, которые последовательно превращаются в папулы и зудящие пузырьки с прозрачным содержимым, оставляя после себя корочки. Все эти элементы можно одновременно наблюдать на теле ребенка. У взрослых инфекция может протекать по типу опоясывающего лишая.
Краснуха
Очень заразна, часто протекает легко как у детей, так и у взрослых, поэтому может остаться незамеченной. Особую опасность имеет при беременности, так как может привести к формированию аномалий развития плода на сроке до 12 недель. Типичные проявления: увеличение затылочных и заднешейных лимфоузлов, сыпь мелкая пятнистая, без боли и зуда.
Скарлатина
Вызывается бета-гемолитическим стрептококком группы А. Проявляется ангиной и типичной мелкоточечной сыпью на фоне выраженного покраснения кожи. Больше всего элементов сыпи в области сгибательных поверхностей и они склонны к слиянию. Свободным от сыпи всегда остаётся носогубный треугольник. Ещё один признак – ярко-красный язык.
Инфекционная эритема
Вызывается парвовирусом В19. У детей широко распространена, протекает легко, с признаками простуды, возможна головная боль. Отличительный признак – яркое покраснение щёк, поэтому парвовирусная инфекция больше известна как «болезнь пощечины». Опасна в первом триместре беременности.
Розеола
Вызывается вирусом герпеса VI типа. В основном болеют дети до 5 лет. Заболевание редко распознается, т.к. в первые 3 дня резко поднимается температура до 39-40градусов, на 4-й день она снижается до нормальных цифр без признаков простуды, и появляется сыпь, напоминающая краснуху. Мало кто догадывается, что это проявления одного заболевания. У взрослых вызывает синдром хронической усталости.
Мы разобрали типичные проявления сыпи. Но в последнее время редко встречается классическое течение заболевания. Кроме того, высыпания могут быть при других инфекциях: вызванной вирусом Эпштейна-Барр, цитомегаловирусом, при иерсиниозе, вирусных гепатитах и так далее. Самая правильная позиция родителя в случае появления сыпи у ребёнка – вызвать врача на дом или скорую помощь для исключения тяжелых, жизнеугрожающих инфекций, например, менингококковой.
Для чего нужны прививки?
Прививка против кори является обязательной и входит в Национальный календарь прививок. Существуют вакцины от ветряной оспы и краснухи, в отношении последней обсуждается её обязательное применение для девочек.
Как узнать, есть ли иммунитет к детским инфекциям?
С этой целью определяются антитела – иммуноглобулины класса G (IgG). Это белки иммунной системы, которые появляются в организме при попадании возбудителя в организм и сохраняются очень долгое время или пожизненно. Их выявление свидетельствует о хорошем иммунитете и защите от повторного заражения.
Но следует помнить, что IgG могут определяться при текущем заболевании. Если есть клиника, тогда одновременно определяются IgM и IgA, а также выявление возбудителя методом ПЦР.
Лаборатория KDL предлагает определить иммунитет к следующим инфекциям:
- Антитела к вирусу кори, IgG
- Антитела к вирусу Варицелла-Зостер (Varicella-Zoster), IgG – определение иммунитета к ветряной оспе
- Антитела к вирусу краснухи, IgG
- Антитела к парвовирусу (Parvovirus) В19, IgG
- Антитела к вирусу герпеса VI типа (Human Herpes virus VI), IgG – к возбудителю розеолы
Кому показано определение иммунитета к детским инфекциям в первую очередь?
- Против кори – всем. Если IgG не определяются, следовательно, защиты нет и рекомендована ревакцинация для того, чтобы избежать заражения.
- При планировании беременности – если иммунитета нет, показана прививка для формирования защиты против инфекций, способных вызвать внутриутробное поражение плода (краснуха, парвовирус В19)
- В начале беременности (первые 12 недель). Заражение инфекциями в этот период наиболее опасно, поскольку происходит закладка всех органов и тканей малыша). Если IgG обнаружены, то риска заражения нет.
Обследуйтесь с лабораторией KDL своевременно и будьте здоровы!
Аллергическая сыпь у детей
Аллергические высыпания у детей — это очень частое и распространенное явление. Чаще всего данное заболевание проявляется в виде сыпи, но причины возникновения могут быть разными.О том, как осуществляется лечение аллергической сыпи у детей и какая она бывает, вы узнаете в данной статьей.
- По какой причине на коже ребенка появляется аллергическая сыпь?
- Как выглядит аллергия на коже у ребенка?
- Как диагностировать аллергию?
- Первая помощь и лечение
- Что делают для профилактики аллергической сыпи у детей?
- Разновидности аллергических реакций с фото
- Заключение
Причины возникновения
Аллергические высыпания могут встречаться у детей с рождения и вплоть до 7 лет. Объясняется это тем, что иммунная система ещё не сформирована. Ниже представлены основные причины возникновения аллергической реакции у детей:
- Лекарственные средства, на некоторые составляющие медикаментов организм может негативно реагировать;
- Грудное молоко, если не соблюдается диета;
- Средства гигиены и бытовая химия;
- Растения и животные также могут стать одной из причин появления сыпи;
- Ультрафиолетовые лучи;
- Различные инфекции и заболевания.
Как выглядят аллергические высыпания?
Существует большое количество видов сыпи при аллергии у детей, все зависит от раздражителя, который её вызвала. Во многих случаях на теле ребенка появляются экзантемы (так называют различные проявления аллергических высыпаний):
- пустулы (заполнены гноем);
- бляшки;
- пятна;
- везикулы (заполнены жидкостью);
- пузыри (большие везикулы, размером больше 0,5 см).
При пищевой аллергии у малышей сыпь можно обнаружить, прежде всего, на щеках и возле рта. При контактной аллергии сыпь или раздражение появится в том месте, куда коснулся аллерген. Если организм ребенка негативно отреагировал на лекарственные средства, то воспаления появятся в области лимфоузлов.
Как диагностировать аллергию?
Аллергическую сыпь у детей нередко путают с инфекционной. Если лечение будет неправильным, то и последствия такого терапевтического курса будут не самые лучшие.
Прежде чем подобрать эффективное средство, нужно научиться отличать одно заболевание от другого. Точный диагноз может поставить только доктор, поскольку для определения причины заболевания визуального осмотра не всегда бывает достаточно, требуется сдача анализов.
| Отличительные признаки | Аллергическая сыпь | Инфекционное заболевание |
| Общий вид | Может быть в виде как мелких точек, так и крупных волдырей. Кроме них, нередко бывают корочки, эрозии и серозные колодца (язвочки, из которых сочится жидкость). | Высыпания точечные, в большое пятно не «сливаются». |
| Место появления | Лицо (лоб, щеки, подбородок). Шея, руки, ноги, ягодицы. Редко – живот, спина. | Живот, спина. Редко – руки, ноги. Очень редко – лоб. |
| Высокая температура | Температура бывает редко, а если и поднимается, то не выше 37-38°C. | Заболевание сопровождается температурой, от 37°C до 41°C. |
| Зуд | Бывает. | Бывает. |
| Отёчность | Хорошо видна. В некоторых ситуациях опасна для жизни. | Бывают очень редко. |
| Сопутствующие симптомы | Слезотечение, конъюнктивит, гиперемия слизистой оболочки глаза, снижение давления, кашель, расстройство желудка. | Течение из носа, общий упадок сил, ломота в теле. |
| Как быстро проходит | Часто сыпь проходит сразу же после приема лекарственного средства. | Остается до тех пор, пока не завершится курс лечения. |
Первая помощь и лечение
При появлении у детей аллергической сыпи на коже категорически запрещено выдавливать прыщики или вскрывать волдыри. Нужно объяснить ребенку, что расчесывать язвочки тоже нельзя.
Если он еще слишком мал, следите за тем, чтобы он не трогал ранки грязными руками. Он может занести инфекцию, а это только ухудшит его состояние.
Лечение сыпи у детей подбирается в зависимости от вида заболевания. Родителям, которые не знают, чем лечить аллергическую сыпь у детей, не стоит самостоятельно подбирать лекарственные препараты.
Как избежать появления аллергии у детей?
Профилактические меры позволят предупредить появление у ребенка аллергической сыпи. Врачи дают следующие рекомендации:
- Позаботиться о том, чтобы младенец не контактировал с аллергеном (убрать из его рациона аллергенные продукты; при необходимости поменять детский порошок, мыло или жидкость для мытья посуды.
- Поддерживать порядок в его комнате, регулярно делать влажную уборку.
- Если в доме есть домашние питомцы, следить за их чистотой.
- Укреплять иммунитет малыша (чаще гулять, заниматься спортом).
- Не нарушать рекомендации врача по приему лекарственных препаратов.
Примеры высыпаний с фото

Бесцветная сыпь «мурашки»



Заключение
Даже ознакомившись со всей информацией о детских высыпаниях, указанных выше и просмотрев фотографии — не пытайтесь поставить диагноз самостоятельно. Без достаточного опыта, существует высокая вероятность ошибиться с определением заболевания. Тем более, установить именно причину образования сыпи того или иного вида — практически невозможно. Только квалифицированные врач сможет точно поставить диагноз и назначить эффективное и безопасное лечение для Вашего малыша. Иногда, высыпание может быть совершенно безобидным, например при росте молочных зубов или свидетельствовать о наличии серьезной патологии. Внимательно следите о здоровье Вашего ребенка и при обнаружении прыщиков, сыпи и других аномальных высыпаний — незамедлительно обратитесь за квалифицированной помощью.
6 детских болезней с сыпью: как не запаниковать и не пропустить серьезное
Что такое клубничный язык и синдром нашлепанных щек? Почему корь называют первой болезнью, а скарлатину – второй? Почему банальная розеола так пугает родителей? В честь Дня защиты детей говорим про детские инфекции.
Любой студент-медик знает про шесть первичных экзантем. Это инфекционные болезни с похожими проявлениями: они всегда начинаются с лихорадки и сопровождаются кожными высыпаниями, которые и называются иначе экзантемами. Болеют ими в основном дети – обычно легко, но некоторые инфекции из этого списка могут быть опасными, а другие хоть и безобидны, однако часто заставляют родителей понервничать. Вот эта знаменитая классическая шестерка.
Первая: корь
Корь, с которой практикующие педиатры долгое время не сталкивались, сейчас у всех на слуху – вспышка первой болезни распространилась на полтора десятка европейских стран, растет заболеваемость и в России. Корь не такое легкое заболевание, как принято считать. Болеть ею неприятно даже в детском возрасте, а взрослые из-за особенностей работы иммунной системы переносят ее тяжело. Кроме того, она опасна осложнениями, которые могут развиться у любого: коревой пневмонией, гнойным отитом, стенозом гортани, бронхитом, поражениями почек, печени и головного мозга. Последствием кори могут быть глухота или слепота, от нее до сих пор умирают.
Типичный симптом: пятна Бельского – Филатов – Коплика – похожая на манную крупу белая сыпь, окруженная красной каймой. Они появляются на слизистой щек примерно за сутки до коревой сыпи.
Профилактика и лечение: лекарств от кори нет, самая надежная профилактика заражения – двукратная вакцинация.
Вторая: скарлатина
О существовании этой болезни знали все советские школьники – из мрачной поэмы Эдуарда Багрицкого «Смерть пионерки», героиня которой умирала в больнице. В 30-е годы прошлого века, когда было написано это произведение, скарлатина была одной из самых тяжелых детских инфекций. В наше время она протекает несравнимо легче – специалисты связывают это как с улучшением качества жизни детей, так и с доступностью антибиотиков.
Скарлатину вызывает гемолитический стрептококк группы А. Она похожа на ангину, но проявляется не только высокой температурой, общим недомоганием и болью в горле, но и мелкой сыпью, которая обычно через сутки после начала болезни выступает на щеках, на сгибах рук и ног, под мышками, по бокам тела. Скарлатина – очень заразная болезнь, по санитарным нормам она подлежит контролю: поставив такой диагноз, врач должен сообщить в орган эпидемического надзора. После выздоровления устанавливается карантин до 12 дней.
Типичный симптом:клубничный язык – поверхность языка алого цвета, усеяна белыми точками.
Профилактика и лечение:гемолитический стрептококк передается воздушно-капельным путем, риск заражения снижает личная гигиена — мытье рук, влажная уборка и пр. Лечат скарлатину антибиотиками.

Третья: краснуха
Учитывая высокую заразность краснухи и тот факт, что выделять вирус больной начинает задолго до появления первых симптомов, заболеть ею легко, если нет прививки. Часто краснуха протекает очень легко, порой только с сыпью, а то и вообще бессимптомно. Иногда, когда высыпаний нет, ее принимают за легкое ОРВИ. При этом больной все равно заразен.
Главную опасность краснуха представляет для беременных женщин: заражение во время беременности может привести к прерыванию или тяжелым патологиям у плода. Риск тем выше, чем меньше срок беременности, именно поэтому анализ крови на антитела к краснухе и, если он отрицательный, последующая прививка, входят в план подготовки к зачатию. Детей от краснухи прививают одновременно с корью – в 12 месяцев и 6 лет.
Типичный симптом: увеличение шейных лимфоузлов перед появлением сыпи, красные точки на небе – так называемые пятна Форксгеймера. Сама сыпь на ощупь гладкая, похожа на капли краски. Она выступает сначала на лице и за ушами, потом на остальных участках кожи.
Профилактика и лечение: от краснухи есть вакцина, а специфического лечения нет.
Четвертая: мононуклеоз
Раньше четвертой была болезнь Филатова-Дьюкса – скарлатинозная краснуха. Ее описывали как легкую форму скарлатины – с невысокой температурой, увеличением лимфоузлов и похожей сыпью, которая проходила сама и не давала осложнений. Впоследствии она перестала считаться самостоятельным заболеванием.
Сейчас четвертой болезнью называют инфекционный мононуклеоз, хотя сыпью он сопровождается далеко не всегда. Симптомы этого заболевания, вызванного вирусом Эпштейна-Барр, очень разнообразны – обычно оно проявляется лихорадкой, болью в горле, увеличением печени, общим недомоганием, но могут возникать и боли в суставах, головные боли, герпес на коже и пр. Сыпь при мононуклеозе похожа на красные пятна неправильной формы и возникает примерно в 25 процентах случаев. Есть еще один вид сыпи, характерный для этой болезни: в том случае, если больной принимает антибиотики, назначенные по ошибке или «на всякий случай», может развиваться так называемая ампициллиновая сыпь. Она, в отличие от обычной, не связанной с антибиотиками, может зудеть – в том числе по ночам, причиняя сильный дискомфорт.
Типичные симптомы: длительная лихорадка, воспаление миндалин, значительное увеличение лимфоузлов, ампициллиновая сыпь.
Профилактика и лечение:личная гигиена – вирус Эпштейна-Барра очень распространен и легко передается воздушно-капельным путем и при бытовом контакте (мононуклеоз еще называют болезнью поцелуев). Лечат заболевание противовирусными и симптоматическими препаратами.
Пятая: инфекционная эритема
Пятая болезнь, парвовирусная инфекция, болезнь пощечины — все это инфекционная эритема, очень распространенная среди детей. Начинается она с лихорадки, головной боли и насморка, но от ОРЗ отличается высыпаниями на щеках, а потом и на теле. Сыпь медленно проходит, иногда зудит, становится ярче, например, на жаре. Пятая болезнь, которую вызывает парвовирус B19, протекает легко и без последствий. Однако есть две категории людей, для которых эта инфекция может быть опасна – беременные, особенно на ранних сроках, и больные анемией, в частности серповидноклеточной. Им при заражении парвовирусом нужно обратиться к врачу.
Типичный симптом:у детей – синдром нашлепанных щек (ярко-красная кожа на щеках), у взрослых – боль в суставах. Сыпь на теле похожа на кружева.
Профилактика и лечение:личная гигиена, лечение обычно не требуется.
Шестая: розеола
Эта болезнь очень пугает родителей, а врачи не всегда ее узнают, что приводит к ненужному назначению антибиотиков. У ребенка внезапно поднимается высокая температура, которая плохо поддается снижению с помощью жаропонижающих средств. Никаких других симптомов нет — ни кашля, ни насморка, ни каких-либо болей.
На самом деле в розеоле нет ничего опасного. Она развивается, когда ребенок заражается вирусом герпеса 6 типа. Происходит это настолько часто, что до 5 лет розеолой успевают переболеть практически все дети. Перенести ее можно только один раз в жизни.
Типичный симптом: ровно через 3 суток температура резко нормализуется (отсюда другое название розеолы – детская трехдневная лихорадка) и еще через сутки появляется сыпь.
Профилактика и лечение: не требуются — розеола не опасна и проходит самостоятельно.
Как узнать скарлатину и почему «звездочки» на коже — это тревожно
Конечно, этими шестью болезнями список инфекций, которые могут сопровождаться высыпаниями, не исчерпывается. Он довольно большой – это и ветрянка, и энтеровирусная инфекция, и иерсиниоз, и опоясывающий лишай, и многие другие. К сожалению, среди таких инфекций есть и очень опасные, при которых промедление может привести к тяжелым последствиям и гибели человека. Как не пропустить подобные ситуации, на что обращать особое внимание, когда сыпь – тревожный симптом, в каких случаях нужны лабораторные исследования рассказывает врач-педиатр Елена Никифорова, медицинский эксперт лаборатории персонифицированной медицины ЛабКвест.

В каких случаях нужно сдавать анализы?
– Как правило эти заболевания диагностируются клинически, потому что есть типичная картина болезни. Это касается кори, краснухи, розеолы, инфекционной эритемы, при которых сыпь появляется в определенный момент и поэтапно. При кори диагноз в дальнейшем подтверждается в инфекционном отделении – эту болезнь не лечат на дому. При краснухе врач может назначить общие анализы крови и мочи, если есть подозрения, что присоединилась бактериальная инфекция.
При скарлатине диагностикой является тест на стрептококк группы А. Есть домашние тесты, которые помогают на месте дифференцировать возбудителя, в лаборатории берется мазок из зева. Сдать анализ нужно оперативно, при первых симптомах, до начала лечения и даже использования симптоматических средств – спрея для горла, таблеток для рассасывания и пр. Если результат положительный, а у ребенка температура, красное горло, налеты на миндалинах, назначается антибиотик.
Сейчас массово назначают анализ крови на антитела к вирусу Эпштейна-Барр, который вызывает мононуклеоз. И зачастую лечение назначается даже в том случае, если выявляются антитела типа IgG, которые говорят о перенесенной ранее инфекции и сформировавшемся иммунитете. Мононуклеоз же лечится только в острый период – определить это можно с помощью исследования крови на антитела типа М (IgM).
Когда лихорадка и сыпь – повод вызвать скорую помощь?
– Есть принцип, которого придерживаются врачи и который стоит взять на заметку родителям: любая лихорадка и сыпь – повод сразу же вызвать скорую помощь. В первую очередь это нужно, чтобы диагностировать менингококцемию. Менингококковая инфекция поражает оболочки головного мозга. Очень редко это происходит молниеносно, при менингите есть хотя бы сутки, чтобы диагностировать это заболевание и начать его лечить. Менингококцемия развивается, когда инфекция начинает поражать стенки сосудов, она активно размножается, происходит выброс токсина в крови, развивается сепсис. Это молниеносное заболевание, при котором ребенок может погибнуть буквально за считанные часы. Сыпь в таком случае специфическая – она напоминает геморрагические «звездочки». Если у ребенка повышена температура тела, а на коже есть хотя бы один-два таких элемента, это повод немедленно вызвать скорую помощь или самостоятельно везти его в инфекционное отделение ближайшей больницы.
Геморрагическая сыпь может появиться и при таком заболевании, как идиопатическая тромбоцитопения. Это аутоиммунная болезнь, которое может развиться на фоне любого инфекционного процесса. У больного падает уровень тромбоцитов в крови и может появиться характерная сыпь – обычно на ногах, на животе. Идиопатическая тромбоцитопения может быть жизнеугрожающей, поэтому при обнаружении на коже пурпурной сыпи, пятен, мелких синяков нужно обратиться к врачу.
Сыпи у младенцев

Младенцы щедры на различные высыпания. По «доброй» традиции большинство из них считают аллергическими со всеми вытекающими — строгая диета кормящей маме, перевод на искусственное вскармливание, назначение лечебных смесей На самом деле, истинные аллергические сыпи у младенцев не так уж и часто встречаются. К аллергическим заболеваниям, затрагивающим кожу у младенцев, можно отнести: атопический дерматит, острую крапивницу и отек Квинке. Острая крапивница крайне редка у младенцев- это острая аллергическая реакция в виде своеобразных высыпаний по типу волдырей (как при ожоге от крапивы, отсюда и название), которые внезапно появляются на коже и так же внезапно исчезают не оставляя после себя никакого следа, обычно не существуют на коже дольше суток и сопровождаются выраженным зудом, что проявляется в общем беспокойстве ребенка. Причиной, чаще всего, служат пищевые белки(например, коровьего молока), вирусные инфекции, укусы насекомых и лекарственные препараты (например, антибиотики). В тяжелых случаях может сопровождаться отеком и покраснением мягких тканей лица, шеи, гортани, рук, ног, гениталий или брюшной полости — отеком Квинке, который требует незамедлительной врачебной помощи.
Давайте разберемся, что чаще всего незаслуженно называют аллергией:
Токсическая эритема новорожденных — преходящая доброкачественная сыпь, точная причина появления неизвестна (возможно, вследствие раздражения кожи факторами внешней среды).
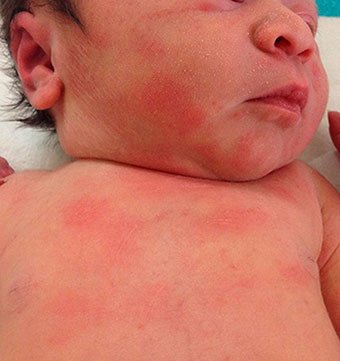
Появляется при рождении или в первые 24–48 часов жизни. Локализация — лицо, туловище, конечности, кроме ладоней и подошв. Исчезает самостоятельно в течение 5–7 дней, иногда, 3 недель. Лечения не требует.
Акне новорожденных (младенческие угри, неонатальный пустулез) — вызваны стимуляцией сальных желез ребенка андрогенами.
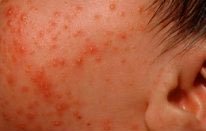
Пик высыпаний приходится на неделю жизни. Локализуется чаще на лице, иногда распространяется на волосистую часть головы, реже в воротниковую зону. Разрешаются самопроизвольно. Кожа требует очищения и увлажнения, в некоторых случаях, может потребоваться применение
лечебных кремов.
, которая возникает в плохо «вентилируемых» областях в результате закупорки потовых желез. Может возникать в любом возрасте.
Локализация — складки кожи, ягодицы и задняя поверхность туловища, иногда лицо (после сна). В зависимости от глубины поражения бывает — кристаллическая потница, красная потница, глубокая потница (поверхностная).
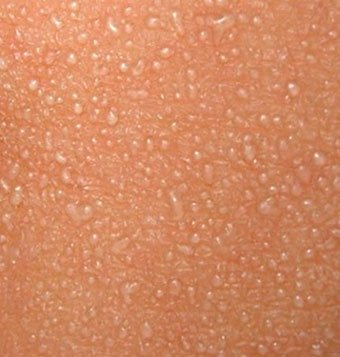
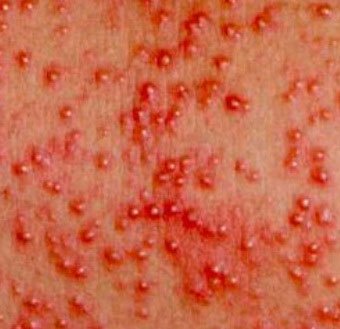
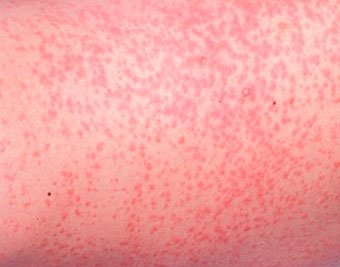
Длительность сыпи — от нескольких часов до нескольких дней.
Лечение — прохладные водные ванны, воздушные ванны, профилактика перегрева. Для лечения некоторых случаев красной и глубокой потницы могут применяться лосьоны, содержащие каламин и крема с кортикостероидами и антибиотиками.
Себорейный дерматит — это кожное расстройство, которое формируется на богатых кожным салом областях. Точная причина неизвестна (определенная роль отводится кожному сапрофиту — грибку малассезия, который хорошо растет и размножается в сальном секрете).
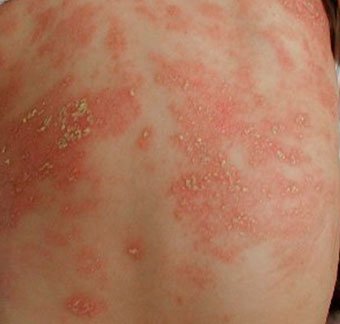
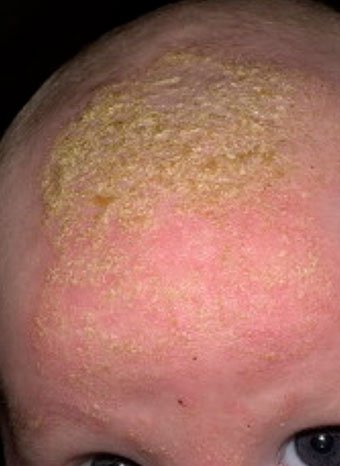
Бывает очагами или распространенный, дерматит с отрубевидными чешуйками, которые на волосистой части головы могут образовывать корку («чепчик», гнейс).
Излюбленная локализация — волосистая часть головы, лицо, складки (!).
Начинаться может с — недели жизни или позже, разрешается спонтанно в течение нескольких недель или месяцев.
Лечение заключается в смягчении корок маслом или кремом с последующим их удалением, увлажнении кожи и, в некоторых случаях, нанесении противогрибковых и противовоспалительных кремов.
Простой контактный неспецифическое повреждение кожи вследствие длительного или многократного воздействия целого ряда веществ — слюна, соки фруктов, пенящиеся средства для ванн, моющие средства (их остатки на стенках ванны) У младенцев слюна зачастую вызывает дерматит в области контакта с соской и в складках шеи.
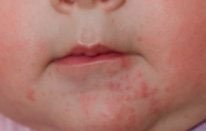
Как правило, устранение повреждающего агента и кратковременное назначение противовоспалительных кремов быстро приводит к выздоровлению, но некоторые дети настолько чувствительны, что выявить причинный фактор практически невозможно.
Пеленочный дерматит (прототип контактного дерматита) — поражение кожи, которое возникает под воздействием физических (перегрев), химических, ферментативных (контакт с потом, мочой и калом) и микробных факторов. Локализация — область подгузника или прилегания пеленок.
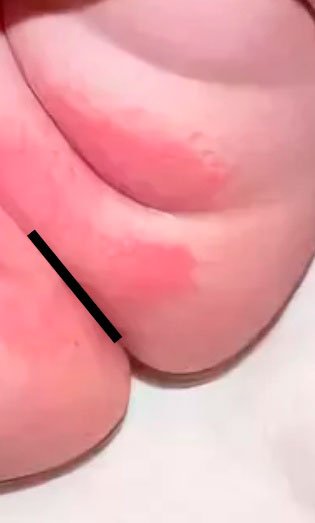
Лечение проводится с использованием аббревиатуры ABCDE (air, barrier, cleansing, diaper, education) — воздух, барьер, очищение, подгузник и обучение родителей. Помогает частая смена подгузников, обмывание кожи и тщательное ее просушивание. Эффективно предупреждает дерматит наложение на чистую кожу средств, полностью ее закрывающих (вазелин, цинковая паста). В упорных случаях могут быть рекомендованы лечебные крема, содержащие кортикостероиды, антибиотики или противогрибковые вещества.
А теперь пару слов об АД:
Атопический дерматит — это хроническое аллергическое воспаление кожи, генетически обусловленное, связанное с потерей кожного барьера и, ввиду этого, сопровождающееся сухостью, зудом и различными высыпаниями. В трети (!) случаев сочетается с пищевой аллергией (самые частые «виновники» — коровье молоко, куриное яйцо, пшеница, рыба, соя, орехи).
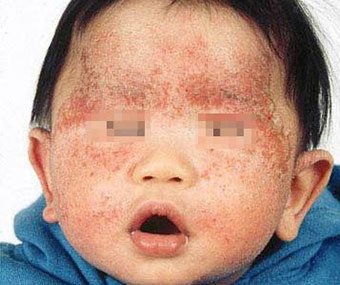
Стартует чаще не ранее 3х месяцев жизни.
Самая частая локализация до 2–3 лет — лицо (щеки, лоб, подбородок), выпуклые части конечностей (разгибательные поверхности) и туловище, никогда не бывает у младенцев в складках (!).
Обострения провоцируются различными факторами — стресс, сухой воздух, пот, пища (гистаминолибераторы), инфекции, контакт с табачным дымом, шерстью животных, грубой тканью, остатками моющих средств на одежде
Лечится тщательным уходом за кожей и использованием противовоспалительных кремов.
Существуют еще:
Псевдоаллергические реакции — это реакции внешне сходные с аллергическими (например, различные высыпания), но не являющиеся таковыми, ввиду не иммунного механизма их развития.
Причина — повышенное содержание гистамина (тирамина, серотонин) в продуктах, или способность продуктов усиливать выброс этих веществ в организме, или усиленное всасывание их, в связи с патологией тракта (ферментопатии, воспаление в стенке кишечника ). К таким продуктам относятся — шоколад, какао, клубника, цитрусовые, мед, квашеная капуста, маринады и специи, морепродукты, рыба, икра, свинина, грибы, сыры, орехи, копчености, консерванты, красители и усилители вкуса.
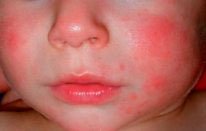
Лечение включает диетические рекомендации, уход за кожей, в некоторых случаях, применение антигистаминных препаратов и противовоспалительных кремов.
Клинические проявления атопического дерматита, простого контактного дерматита у высокочувствительных детей и проявление псевдоаллергических реакций бывают очень похожи друг на друга, поэтому основной задачей остается создание «кожного барьера» путем постоянного увлажнения кожи с помощью эмолиентов, купирование обострения противовоспалительными кремами и исключение провоцирующих обострение факторов.
И последнее:
Инфекции кожи — герпесвирусная, стафилококковая пузырчатка, кандидоз тоже бывают у младенцев, не стоит забывать о них. Обратиться ко врачу стоит немедленно, если ребенок вялый, лихорадит, отказывается от груди или бутылочки, высыпания на коже сопровождаются выделением гноя или покрыты гнойными корками, есть пузыри или группа пызырьков, эрозии (нарушение целостности кожи), выраженный отек и покраснение кожи.

Ерошкина Мария Сергеевна
врач-педиатр
Аллергия на лице у ребенка: причины и лечение
Наиболее часто встречающиеся варианты причин аллергии на лице у ребенка. Как ее правильно диагностировать и вылечить.
Проявления в виде сыпи и шелушения кожи лица у детей – защитная реакция иммунной системы на отдельный аллерген. Организм ребенка еще полностью не сформировался, поэтому он может сильнее реагировать на различные раздражители окружающей среды (к примеру, появление новых продуктов в рационе).
Аллергия на лице у ребенка, которую многие родители считают банальной, может перерасти в диатез. Последний при неправильном лечении быстро перетекает в осложненную форму – экзему (образование на коже «мокнущих» пузырей с серозной жидкостью внутри). Не исключено появление атопического дерматита, который может быть диагностирован как у малыша, так и у подростка.
Запущенная детская аллергия грозит проявлениями тяжелых форм – затруднительного дыхания, снижения артериального давления, бронхиальной астмы, отека Квинке и так далее.
Внимание! Если вы заметили первые признаки аллергии у ребенка, и на лице в том числе, немедленно отправляйтесь на прием к педиатру, а еще лучше к аллергологу.
Причины
Причина детской аллергии может быть связана с генетическим фактором. Если один из родителей страдает аллергией на отдельный раздражитель, то этот аллергический симптом будет диагностирован у ребенка в 30% случаев. При наличии обоих родителей-аллергиков, данная вероятность возрастает вдвое.
Причинами детской аллергической реакции на лице является:
- употребление в пищу аллергенных продуктов (яиц, орехов, меда, фруктов красного цвета, цитрусовых);
- использование гигиенических средств (крем, гель для купания);
- ингаляционный контакт с шерстью домашних питомцев, сухим кормом, пыльцой растений;
- прием лекарственных препаратов.
Несоблюдение женщиной во время беременности рекомендаций врачей относительно питания и приема медикаментов также влечет за собой вероятность появления аллергии у малыша.
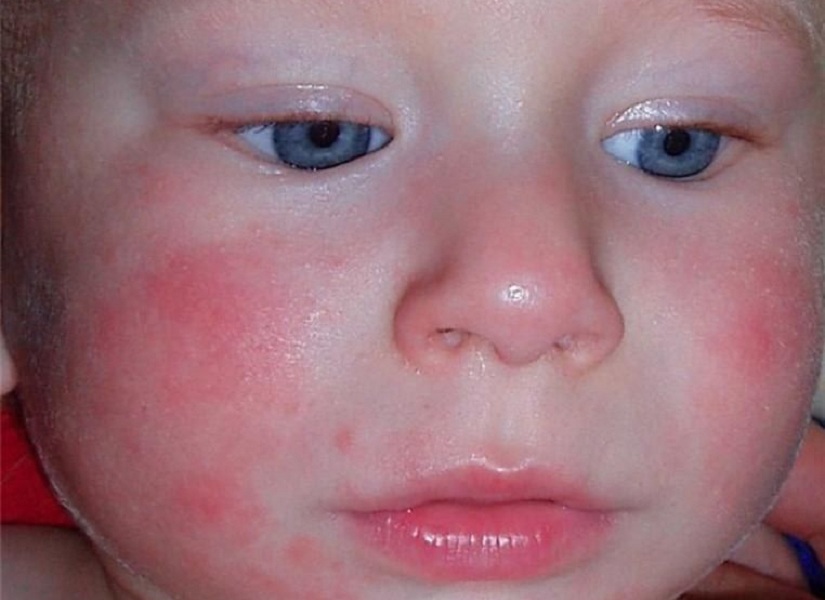
Аллергия на продукты питания
Отдельного внимания заслуживают высыпания на лице у ребенка, связанные с пищевой аллергией. Иногда такие симптомы сопровождаются нарушением стула и вздутием живота.
Первые симптомы пищевой аллергии обязательно проявляются в первый год жизни. На ранней стадии важно определить продукт-аллерген и исключить его из рациона. Такое направление лечения этого вида аллергического симптома является основным. Подобные действия позволяют избежать многих осложнений со здоровьем малыша. Если ребенок находится на грудном вскармливании, то матери также показана специальная гипоаллергенная диета.
В рацион ребенка новые продукты лучше включать в небольших количествах и с промежутком в 10-14 дней. Это облегчает привыкание организма и помогает сразу установить продукт-аллерген.
Лечение
Для постановки диагноза врачу понадобится сбор анамнеза – протекание беременности, бытовые условия проживания малыша, ежедневный рацион, прием лекарственных препаратов. Эффективный результат избавления от аллергии дает комплексное лечение. Терапия направлена на нейтрализацию веществ-аллергенов, снятие воспаления, вывод токсинов.

Важно не просто лечить проявления аллергии, но и избавиться от причин, не допустить повторной реакции организма. Как известно, проявление аллергической реакции у ребенка – строго индивидуальный случай. Поэтому схема лечения подбирается исходя из особенностей протекания заболевания.
Лечение включает в себя:
- Гипоаллергенную диету – исключение из рациона аллергенных продуктов.
- Прием антигистаминных средств. Правильно подобранные противоаллергенные препараты не вызывают осложнений аллергической реакции и предотвращают развитие хронической формы заболевания.
- Прием энтеросорбентов – препаратов, с помощью которых из детского организма вымываются все вредные вещества, в частности, аллергены.
- Использование наружных средств (противовоспалительных мазей или кремов), снимающих внешние проявления аллергического симптома, а также зуд, жжение.
Важно! Самолечение детской аллергии – недопустимо. Назначение лекарственных препаратов может сделать только квалифицированный педиатр или врач-аллерголог.
Рекомендации для родителей
Для снижения влияния окружающих аллергенов на организм ребенка следует соблюдать некоторые рекомендации:
- для купания используйте кипяченую, очищенную от хлора воду, желательно с отваром ромашки или чистотела;
- для стирки детских вещей пользуйтесь только специальными гипоаллергенными порошками.
- покупайте качественную хлопковую детскую одежду и игрушки.
- соблюдайте гиппоаллергенный рацион питания во время беременности.
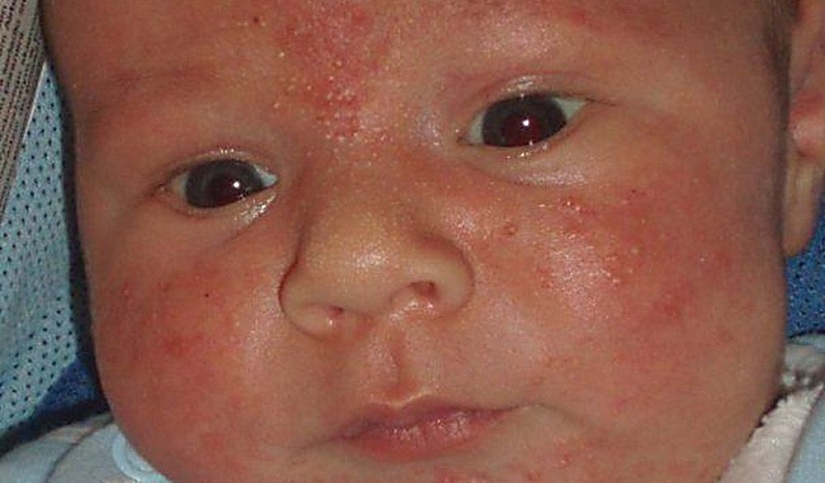
Важно! Аллергические проявления на лице у ребенка – первый признак слабой иммунной системы. Вот почему особое место в лечении отводится укреплению иммунитета.
Высококвалифицированные специалисты нашего центра проведут консультацию по любым вопросам относительно аллергической реакции у вашего ребенка. Малышу сделают качественную диагностику, поставят точный диагноз и назначат адекватное лечение с учетом состояния здоровья.
Лечение аллергический заболеваний в МЦИК им. Р.Н. Ходановой проводят:
Кандидат медицинских наук, врач терапевт, аллерголога-иммунолог Удалова Валентина Александровна;
Врач аллерголог-иммунолог Якубов Дмитрий Маратович;
Врач аллерголог-иммунолог Кожелупенко Мария Владимировна
Записаться на прием
Заявка на прием
Заполните все обязательные поля, пожалуйста
Как вам статья?






