- Острый бронхит
- МКБ-10
- Общие сведения
- Причины
- Симптомы острого бронхита
- Диагностика острого бронхита
- Лечение острого бронхита
- Осложнения острого бронхита
- Прогноз и профилактика острого бронхита
- Острый бронхит
- Причины и патогенез
- Острый бронхит у детей
- Классификация
- Симптомы
- Мокрота
- Осложнения
- Диагностика
- Терапия
- Прогноз и профилактика
- Острый бронхит у взрослых
- Как распознать острый бронхит
- Помимо кашля бронхит может сопровождаться такими симптомами, как:
- Причины острого бронхита
- Стоит учитывать факторы, которые снижают местный иммунитет и способствуют возникновению болезни:
- Разновидности острого бронхита
- В зависимости от характера воспаления острый бронхит может быть:
- Как лечить острый бронхит
- Есть и общие рекомендации, актуальные для лечения острого бронхита любой природы:
- Острый бронхит — симптомы, лечение острого бронхита у детей и взрослых
- Острый бронхит
- Причины
- Симптомы
- Осложнения
- Что можете сделать Вы
- Лечение
- Что может сделать врач
- Профилактика
- Хронический и острый бронхит: чем опасна болезнь и как её лечить
- Острый бронхит
- Хронический бронхит
- Формы хронического бронхита
- Причины заболевания
- Симптомы бронхита
- Осложнения
- Когда стоит обратиться к врачу
- Лечение
- Профилактика бронхита
Острый бронхит

Острый бронхит – форма диффузного воспаления бронхиального дерева, характеризующаяся повышенной бронхиальной секрецией и нарушением проходимости бронхов. Для острого бронхита характерно резкое начало, респираторные симптомы (насморк, першение в горле, приступообразный кашель с мокротой, боль в груди, одышка, бронхоспазм) и симптомы интоксикации (подъем температуры, головная боль, слабость). В диагностике острого бронхита помогают данные физикального осмотра, рентгенография легких, лабораторные исследования, функциональные тесты, ЭКГ, бронхоскопия. Лечение острого бронхита комплексное консервативное; включает противовирусные, антибактериальные, жаропонижающие, антигистаминные, муколитические, отхаркивающие и спазмолитические препараты, НПВС, глюкокортикоиды, физиотерапию.
МКБ-10
- Причины
- Симптомы острого бронхита
- Диагностика острого бронхита
- Лечение острого бронхита
- Осложнения острого бронхита
- Прогноз и профилактика острого бронхита
- Цены на лечение
Общие сведения
Острый бронхит — широко распространенное заболевание органов дыхания; может развиваться как самостоятельный процесс, когда воспаление ограничено бронхами (первичный бронхит), или осложнять другую имеющуюся патологию (вторичный бронхит). По уровню поражения нижних дыхательных путей острые бронхиты разделяют на: трахеобронхиты, бронхиты с преимущественным поражением бронхов среднего калибра, бронхиолиты. Почти все острые бронхиты относятся к воспалительным процессам диффузного характера; реже они бывают сегментарными (обычно как составляющая другого острого локального воспалительного процесса).
По характеру воспалительного экссудата выделяют катаральные, слизистые, гнойные острые бронхиты. Большинство острых бронхитов носит катаральный характер, гнойные формы заболевания встречаются редко, как правило, при сочетании вирусной и стрептококковой инфекции.
При остром бронхите воспалительный процесс может затрагивать только слизистую оболочку бронхов, в случае же тяжелого течения — поражать более глубокие ткани: подслизистый и мышечный слои. Патологические изменения бронхиальной стенки при остром бронхите характеризуются отеком и гиперемией слизистой оболочки, выраженной инфильтрацией подслизистого слоя с гипертрофией слизисто-белковых желез, увеличением количества бокаловидных клеток, дегенерацией и снижением барьерной функции ресничного эпителия. На внутренней поверхности бронхов отмечается серозный, слизистый или слизисто-гнойный экссудат. Повышенная секреция слизи при остром бронхите приводит к нарушению проходимости мелких бронхов и бронхиол.

Причины
В зависимости от этиологического фактора выделяют острые бронхиты инфекционного, неинфекционного, смешанного и неизвестного генеза. Ведущим механизмом развития острого бронхита является инфекция: возбудителями выступают вирусы (ОРВИ, гриппа и парагриппа, кори, краснухи), реже – бактерии (пневмококк, стафилококк, микоплазмы, хламидии, представители тифопаратифозной группы). Инфекционные агенты могут попадать в бронхи воздушным, гематогенным и лимфогенным путями.
Значимую роль в этиологии острого бронхита играет респираторно-синцитиальная вирусная инфекция, которая в большинстве случаев сопровождается поражением бронхиального дерева. Первичные острые бактериальные бронхиты встречаются нечасто, обычно происходит наслоение вторичной бактериальной инфекции на вирусную вследствие активации условно-патогенной микрофлоры верхних дыхательных путей.
Причиной неинфекционных острых бронхитов становятся физические и химические факторы (пыль, дым, холодный или горячий сухой воздух, хлор, аммиак, сероводород, пары кислот и щелочей). Кроме того, острый бронхит может развиваться при сочетании инфекции и действия физико-химических раздражителей. Острые аллергические бронхиты возникают, как правило, у генетически предрасположенных к аллергическим реакциям пациентов.
Факторами, снижающими общую и местную резистентность организма и способствующими возникновению острого бронхита, являются частые переохлаждения, вредные условия труда, курение и алкоголизм, очаги хронической инфекции в носоглотке и нарушение носового дыхания, застойные явления в малом круге кровообращения, перенесенные тяжелые заболевания, нерациональное питание. Острый бронхит чаще наблюдается в детском и пожилом возрасте.
Воспалительный процесс при остром бронхите вирусной этиологии начинается обычно в верхних дыхательных путях: носоглотке, миндалинах, постепенно распространяясь на гортань, трахею, и далее на бронхи. Активация условно-патогенной микрофлоры отягощает катаральные и инфильтративные изменения слизистой оболочки бронхов, обуславливая затяжное течение или осложнения острого бронхита.
Симптомы острого бронхита
Особенности клинической картины острого бронхита зависят от причинного фактора, характера, распространенности и степени выраженности патологических изменений, уровня поражения бронхиального дерева, тяжести течения воспалительного процесса.
Для заболевания характерно острое начало с признаками поражения верхних и нижних дыхательных путей, интоксикацией. Острому бронхиту инфекционной этиологии предшествуют симптомы ОРВИ — заложенность носа, насморк, першение и боль в горле, осиплость голоса. Развитие общей интоксикации при остром бронхите проявляется ознобом, повышением температуры тела до субфебрильных значений, слабостью, быстрой утомляемостью, головной болью, потливостью, болью в мышцах спины и конечностей. При легком течении острого бронхита температурной реакции может не быть. Острый бронхит, вызванный возбудителями кори, краснухи и коклюша сопровождается симптомами, характерными для основного заболевания.
Ведущим симптомом острого бронхита является сухой болезненный кашель, который появляется с самого начала и держится на протяжении всего заболевания. Кашель – приступообразный, грубый и звучный, иногда «лающий», усиливающий чувство саднения и жжения за грудиной. Вследствие перенапряжения грудных мышц и спастического сокращения диафрагмы при надсадном кашле появляются боли в нижнем отделе грудной клетки и брюшной стенке. Кашель сопровождается отделением сначала скудной и вязкой мокроты, затем характер мокроты постепенно меняется: она становится менее вязкой и легче отходит, может иметь слизисто-гнойный характер.
Тяжелое и затяжное течение острого бронхита наблюдается при переходе воспалительного процесса с бронхов на бронхиолы, когда резкое сужение или даже закрытие бронхиолярного просвета приводит к развитию тяжелого обструктивного синдрома, нарушению газообмена и кровообращения. При присоединении к острому бронхиту бронхиолита состояние больного внезапно ухудшается: отмечается лихорадка, бледность кожи, цианоз, резкая одышка (40 и более дыханий в мин.), мучительный кашель со скудной слизистой мокротой, сначала возбуждение и беспокойство, затем симптомы гиперкапнии (вялость, сонливость) и сердечно-сосудистой недостаточности (снижение АД и тахикардия).
Для острого аллергического бронхита характерна связь заболевания с воздействием аллергена, выраженный обструктивный синдром с приступообразным кашлем, выделением светлой стекловидной мокроты. Развитие острого бронхита, вызванного вдыханием токсических газов, сопровождается стеснением в груди, лариногоспазмом, удушьем и мучительным кашлем.
Диагностика острого бронхита
Диагноз острого бронхита ставится терапевтом или пульмонологом на основании клинических проявлений, а также данных лабораторных и инструментальных исследований. При обследовании пациента необходимо учитывать, что острый бронхит может быть проявлением различных инфекционных заболеваний (кори, коклюша и др.).
Аускультативные данные при остром бронхите характеризуются жестким дыханием по обструктивному типу, рассеянными сухими хрипами. При накоплении в бронхах жидкого секрета могут выслушиваться влажные мелкопузырчатые хрипы, исчезающие после энергичного откашливания мокроты. При остром аллергическом бронхите наблюдается отсутствие слизисто-гнойной и гнойной мокроты, склонность к аллергическим реакциям в анамнезе.
С целью диагностики острого бронхита выполняют общий, биохимический и иммунологический анализы крови, общий анализ мочи, рентгенографию легких, бронхоскопию, исследование функции внешнего дыхания (спирометрию, пикфлоуметрию), ЭКГ и ЭХОКГ, посев мокроты на микрофлору. Функциональные параметры внешнего дыхания при остром бронхите показывают нарушение легочной вентиляции по обструктивному типу. Изменения картины крови включают нейтрофильный лейкоцитоз, ускорение СОЭ; а в случае аллергического генеза заболевания – повышение количества эозинофилов.
Рентгенологическое исследование в случае острого бронхита вирусной этиологии выявляет умеренное расширение и нечеткость рисунка корней легких, при затяжном течении помогает обнаружить присоединение осложнений (бронхиолита, пневмонии). Дифференциальную диагностику острого бронхита проводят с бронхопневмонией, милиарным туберкулезом легких.
Лечение острого бронхита
В большинстве случаев лечение острого бронхита проводится в амбулаторных условиях, только при тяжелом течении заболевания (например, с выраженным обструктивным синдромом или осложненного пневмонией) необходима госпитализация в отделение пульмонологии.
При остром бронхите, сопровождающемся лихорадкой или субфебрилитетом, показан постельный режим, с соблюдением диеты и обильным питьем (подогретые щелочные минеральные воды, травяные настои), запрет на курение. Помещение, где находится больной острым бронхитом, должно часто и хорошо проветриваться с поддержанием высокой влажности воздуха. При болях в грудной клетке следует использовать согревающие компрессы, горчичники, банки на область грудины, межлопаточную область, горчичные ножные ванны.
В лечении острого бронхита на фоне ОРВИ применяют противовирусную терапию (интерферон, ремантадин), жаропонижающие, болеутоляющие препараты, НПВС. Антибиотики или сульфаниламиды назначаются только при вторичной бактериальной инфекции, при затяжном течении острого бронхита, при ярко выраженной воспалительной реакции.
В случае сухого мучительного кашля при остром бронхите в первые дни заболевания принимают кодеин, дионин, либексин, подавляющие кашлевой рефлекс. При увеличении выделяемой мокроты для ее разжижения и улучшения дренажной функции показаны муколитические и отхаркивающие средства: настой травы термопсиса, алтея, бромгексин, амброксол, паровые щелочные ингаляции. Рекомендуется прием витаминов, иммуномодуляторов. При обструкции для снятия бронхоспазма используют адренолитики (эфедрин), спазмолитики (эуффилин, папаверин), по показаниям — стероидные гормоны (преднизолон). При необходимости проводят интенсивную терапию острой сердечной и дыхательной недостаточности.
При остром бронхите широко применяют физиотерапевтические методы (УФО, индуктотермию межлопаточной области, диатермию грудной клетки, УВЧ), ЛФК, вибрационный массаж. В терапии острого аллергического бронхита используют антигистаминные препараты ( клемастин, хлоропирамин, мебгидролин), кромогликат натрия, кетотифен, в тяжелых случаях показаны глюкокортикоиды.
Неосложненный острый бронхит, как правило, в течение 2 – 3 недель заканчивается клиническим выздоровлением, при этом восстановление функциональных показателей (функции внешнего дыхания и бронхиальной проходимости) происходит в течение месяца. При затяжном течении острого бронхита клиническое выздоровление наступает медленнее, примерно через 1 -1,5 месяца от начала заболевания.
Осложнения острого бронхита
К осложнениям острого бронхита относятся облитерирующий бронхиолит, бронхопневмония, астматический бронхит, в случае тяжелого течения у пожилых и ослабленных пациентов возможна острая дыхательная и сердечная недостаточность. Регулярно повторяющиеся острые бронхиты способствуют переходу заболевания в хроническую форму, при прогрессировании которой возможно развитие ХОБЛ, бронхиальной астмы, эмфиземы легких.
Прогноз и профилактика острого бронхита
При остром катаральном бронхите прогноз благоприятный, заболевание заканчивается, как правило, полным восстановлением структуры слизистой оболочки бронхов и абсолютным выздоровлением. В случае острого гнойного бронхита или развития бронхиолита, прогноз ухудшается в связи с остаточным фиброзным утолщением бронхиальной стенки и сужением просвета бронхов. Нарушение дренажной функции и деформация бронхиального дерева при остром бронхите способствуют затяжному течению заболевания и его хронизации.
Профилактика острого бронхита должна заключаться в устранении возможной причины заболевания (соблюдении санитарно-гигиенических норм на производстве, ликвидации запыленности и загазованности, отказе от курения и злоупотребления алкоголем, своевременном лечении хронических инфекций и заболеваний дыхательных путей, предупреждение ОРВИ, переохлаждений), повышении сопротивляемости организма.
Острый бронхит
Причины и патогенез
Чаще бронхит вызывают вирусы ОРВИ, кори, краснухи, гриппа и парагриппа, реже бактерии — пневмококки, гемофильная и синегнойная палочка, и грибы. Инфекция попадает в организм воздушно-капельным, контактно-бытовым путем, с кровью из очагов хронической инфекции.
При благоприятных условиях, несостоятельности иммунной системы возбудители через носоглотку-миндалины-гортань-трахею постепенно достигают бронхиального дерева, адсорбируются на слизистых оболочках, и запускают воспалительный процесс. На месте повреждения расширяются сосуды, усиливается кровоток, образуется отек. Повышенная секреция слизи затрудняет процесс очищения дыхательных путей, нарушает проходимость бронхов и бронхиол.
Острый неинфекционный бронхит провоцируют факторы, которые снижают резистентность организма:
местное и общее переохлаждение;
ранее перенесенные заболевания;
физико-химические раздражители: горячий и холодный воздух, пары кислот, пыль;
неблагоприятные социально-бытовые условия, производственная среда;
нарушение дыхания через нос;
очаги хронических инфекций в носоглотке.
К возникновению острого бронхита предрасполагает авитаминоз, курение, алкоголь, ожирение, иммунодефициты, пожилой и детский возраст.
Острый бронхит у детей
У детей первого года жизни основной возбудитель бронхита — респираторно-синцитиальная инфекция (РС-инфекция). Этот тип вируса размножается в респираторном тракте, и поражает нижние дыхательные пути. Передается воздушно-капельным путем. После перенесенного заболевания формируется нестойкий иммунитет, поэтому возможны повторные и неоднократные случаи инфицирования. Распространенность РС-инфекции повсеместная, с сезонными вспышками зимой и ранней весной.
На втором году жизни значимость вирусов изменяется: в структуре возбудителей преобладают аденовирусы и энтеровирусы. У детей дошкольного возраста лидирующие позиции занимают микоплазмы, риновирусы. Причиной бронхита может быть вирус кори, простого герпеса, эпидемического паротита, коронавирус.
Вторичный бронхит у детей развивается на фоне гранулематозного воспаления тонкого кишечника (болезни Крона), обструкции бронхов инородным телом, после пересадки сердца, легких, костного мозга.
В группу риска входят дети на искусственном вскармливании, младше шести месяцев, недоношенные, из многоплодной беременности. Болезнь тяжелее переносят дети с врожденными пороками сердца и легких.
Классификация
По механизму возникновения выделяют первичный бронхит — самостоятельное заболевание, и вторичный — отягощает течение других патологий.
По этиологическому признаку острый бронхит бывает:
инфекционного происхождения — воспаление запускают вирусы, бактерии, грибы;
неинфекционного происхождения — воздействие на бронхи оказывают аллергены, токсические вещества (кислоты, щелочи), физические факторы (горячий и холодный воздух, колебания атмосферного давления);
смешанного происхождения — причина воспаления объединяет инфекционные и неинфекционные факторы;
По уровню поражения дыхательных путей различают:
трахеобронхит — патологический процесс распространяется на оболочки трахеобронхиального дерева;
воспаление бронхов среднего калибра;
бронхиолит — в воспалительный процесс вовлекаются мелкокалиберные бронхиолы.
По характеру воспаления острый бронхит имеет две формы:
Слизистую. Проявляется отхаркивание прозрачной слизи, без запаха.
Гнойную. Характеризуется отделением гнойной зловонной мокроты. Возникает в условиях присоединения к вирусной инфекции бактериальной
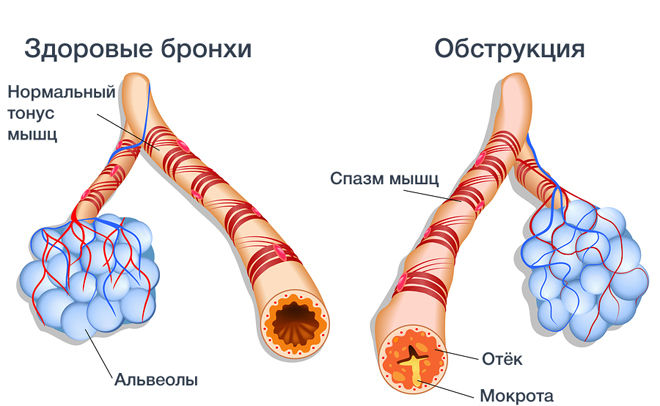
С учетом тяжести течения заболевания выделяют легкую, среднюю и тяжелую форму. По сохранению проходимости дыхательных путей различают обструктивный и необструктивный бронхит.
Симптомы
Клиническую картину острого бронхита определяет причина воспаления, степень поражения бронхов, вовлеченность других отделов дыхательных путей.
Ранние симптомы заболевания возникают на 3‒7 сутки с момента заражения, и схожи с проявлениями ОРВИ:
субфебрильная температуры тела до 37.1‒38°С;
заложенность носа и выделения;
боль и першение в горле;
Через 3‒5 дней присоединяются признаки интоксикации и дыхательной недостаточности:
боль за грудиной,
повышение температуры тела до 39°С.
При легком течение может сохраняться физиологическая температура. При инфекционном бронхите, вызванным возбудителем кори, краснухи, паротита на первый план выходят симптомы основного заболевания.
Типичный признак острого бронхита — приступообразный навязчивый кашель. В дебюте заболевания кашель сухой, завершается откашливанием скудной слизистой мокроты. При интенсивных кашлевых атаках пациенты жалуются на болезненные ощущения в груди, под лопатками, в нижней части живота.
В течении 5‒7 дней кашель становится менее интенсивным, мягким и влажным. Покашливание может сохраняться длительное время, и беспокоить даже после выздоровления. Кашель, который продолжается более месяца, указывает на развитие осложнений.
При затяжном остром бронхите в воспалительный процесс вовлекаются бронхиолы, сужается просвет бронхов, развивается обструкция, нарушаются процессы кровообращения и газообмена. Присоединение бронхиолита осложняет общее состояние пациента, появляются признаки легочно-сердечной недостаточности, цианоз, бледность кожи.
Мокрота
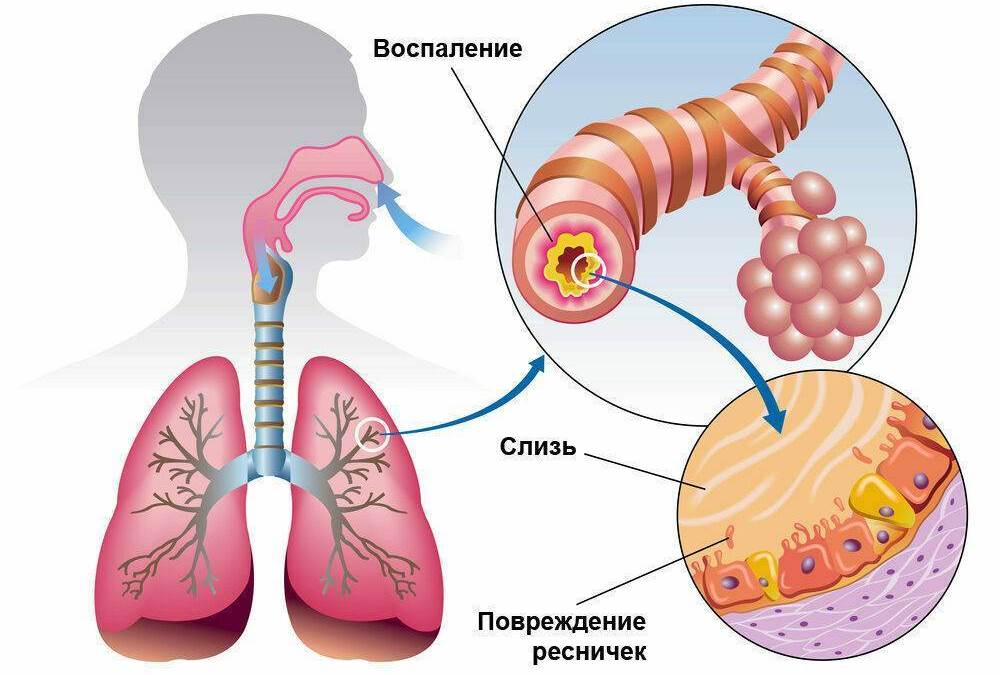
В дебюте заболевания мокрота слизистая, скудная или вообще отсутствует. Постепенно объем слизи увеличивается, изменяется окрас на зеленый цвет. Это не показатель присоединения микробной инфекции.
При бактериальном воспалении мокрота становится густой, зелено-желтого цвета, со зловонным запахом. В мокроте иногда присутствуют прожилки крови, что связано с повышенной ранимостью слизистой оболочки бронхов.
Осложнения
Частые эпизоды острого бронхита до 2‒3 раз за год увеличивают риск хронизации заболевания.
Наиболее частые осложнения острого бронхита:
эмфизема (вздутие) легких,
хроническая обструктивная болезнь легких,
У детей, перенесших бронхит, возрастает риск бронхиальной астмы в будущем. В тяжелом случае развивается легочная гипертензия, хроническая сердечная недостаточность, респираторный дистресс-синдром. Все эти состояния угрожают здоровью и жизни ребенка, и могут привести к смерти.
Диагностика

Первичную диагностику острого бронхита проводит терапевт, пульмонолог. Для подтверждения заболевания учитывают клинические проявления, жалобы пациента, аускультативные данные, результаты лабораторных и инструментальных исследований.
Основные методы диагностики острого бронхита:
иммунологический и биохимический анализ крови,
общий анализ мочи,
посев мокроты на микрофлору.
Рентгенографию грудной клетки при остром бронхите не назначают. Исследование проводят в случае тяжелого течения заболевания, при затяжном кашле более 2‒3 недель, необычной аускультативной картине. Рентгенография позволяет исключить пневматический процесс, обструкцию бронхолегочного дерева инородным предметом, онкологические заболевания, другие осложнения со стороны дыхательной системы.
По показаниям назначают другие инструментальные методы исследования: бронхоскопию, бронхографию, эхокардиографию, спирометрию.
В процессе диагностики необходимо исключить другие заболевания со схожей симптоматикой: пневмонию, бронхиальную астму, муковисцидоз легких, туберкулез, рак легких.
Терапия

Лечение неотягощенного бронхита амбулаторное. При среднетяжелой и тяжелой форме пациента госпитализируют в отделение пульмонологии. В остром периоде показан постельный режим, обильное теплое питье до 2 л в день, молочно-растительная диета. На время лечения и восстановления необходимо отказаться от алкоголя, курения.
Важно! В комнате, где находится пациента, важно поддерживать влажность воздуха на уровне 65‒80%, так как при сухом воздухе кашель усиливается.
Основу лечения острого инфекционного бронхита составляют противовирусные препараты. Антибактериальные препараты назначают при наслоении бактериальной инфекции, ярко-выраженном воспалении, затяжном течение острого бронхита.
При сухом кашле принимают противокашлевые препараты, которые подавляют кашлевой рефлекс, переводят сухой кашель в продуктивный. При увеличении объема выделяемой мокроты используют муколитики, отхаркивающие препараты, щелочные ингаляции, которые разжижают слизь и ускоряют ее отток наружу. Отхождение мокроты облегчает массаж грудной клетки и спины, вибрационный массаж.
По показаниям и с учетом клинических проявлений назначают адренолитики для снятия бронхоспазма, антигистаминные препараты, стероидные гормоны, жаропонижающие, нестероидные противовоспалительные средства.
После стихания острых симптомов в курс лечения добавляют физиопроцедуры: массаж, светолечение ультрафиолетовыми лучами (УФО), магнитотерапию, ЛФК. Рекомендовано принимать витаминно-минеральные комплексы, иммуномодуляторы.
Прогноз и профилактика

В нетяжелых случаях бронхит проходит без осложнений в течение 3‒4 недель. Через 5‒7 дней наступает улучшение, при этом кашель и признаки обструкции бронхов могут сохраняться до 2–3 недель. Дети, которые перенесли бронхит в тяжелой форме, должны постоянно наблюдаться у пульмонолога, так как существует высокий риск развития бронхиальной астмы.
Профилактика острого бронхита:
здоровый образ жизни,
умеренные физические нагрузки,
отказ от курения и алкоголя,
улучшение условий труда и быта,
своевременное лечение ОРВИ, инфекционных заболеваний,
санация очагов хронических инфекций.
К мерам профилактики бронхита у детей относят предупреждение преждевременных родов, отказ матери от вредных привычек, сохранение грудного вскармливания, обращение за медицинской помощью при первых признаках ОРВИ у ребенка.
Острый бронхит у взрослых
Острым бронхитом называют воспаление слизистой оболочки стенок бронхов — нижней части дыхательных путей, по которым воздух поступает в легкие. Такой диагноз нередко ставят и детям, и взрослым. Заболевание может развиваться как самостоятельный процесс или осложнять имеющуюся патологию. Чтобы избежать перехода острой формы воспаления в хроническую, необходимо строго выполнять врачебные предписания и отказаться от самолечения.
Как распознать острый бронхит
Основным признаком острого бронхита у взрослых является кашель, который возникает как ответная реакция организма на раздражитель и желание восстановить проходимость дыхательных путей. В среднем он длится 2-3 недели, сопровождаясь другими признаками простудных заболеваний. Кашель при бронхите с течением времени изменяет свой характер. Сначала он сухой, навязчивый, порой даже надсадный, изнуряющий. По мере обратного развития заболевания постепенно становится влажным (продуктивным). В этот момент запускается защитный механизм: клетки слизистой оболочки бронхов начинают активно вырабатывать мокроту, а вместе с ней при влажном кашле из организма выводятся различные болезнетворные агенты, прежде всего вирусы и бактерии. Цвет и консистенция мокроты среди прочего могут подсказать врачу причину заболевания и, следовательно, оптимальную схему лечения.
Помимо кашля бронхит может сопровождаться такими симптомами, как:
- слабость, чувство разбитости, быстрая утомляемость;
- повышенная температура тела;
- насморк;
- потливость;
- головные боли;
- боли в грудной клетке;
- одышка (при тяжелом течении болезни).
Симптомы острого бронхита у детей те же, что и у взрослых, но могут быть выражены более ярко.

Причины острого бронхита
Причиной острого бронхита у взрослых в подавляющем большинстве случаев становится инфекция: чаще всего – вирусная, реже – бактериальная, изредка – грибковая. Кроме того, болезнь может иметь аллергическую природу (вследствие высокой концентрации аллергена в воздухе), развиваться при наличии воспаления аденоидов или хронических очагов инфекции в придаточных пазухах носа, на фоне тонзиллита.
Стоит учитывать факторы, которые снижают местный иммунитет и способствуют возникновению болезни:
- переохлаждение;
- курение;
- злоупотребление алкоголем;
- наследственные заболевания;
- хроническая патология носоглотки;
- неблагоприятный климат (сырость, холод);
- воздух, загрязненный пылью или токсическими примесями.
Разновидности острого бронхита
В зависимости от характера воспаления острый бронхит может быть:
- катаральным (сопровождающимся повышенным количеством бронхиальной слизи);
- фибринозным (с образованием густой, клейкой и трудно отделяемой мокроты);
- слизисто-гнойным/гнойным (с обильным количеством слизи и отделением гноя);
- геморрагическим (с прожилками крови в мокроте из-за кровоизлияний в слизистую оболочку бронхов при тяжелых формах заболевания).
По распространенности воспалительного процесса острый бронхит у взрослых принято разделять на очаговый, при котором воспаление локализуется на ограниченном участке бронхов, и диффузный, охватывающий большую часть бронхиального дерева.
Как лечить острый бронхит
При появлении первых признаков заболевания (если от его начала прошло не более 48 часов) могут назначаться противовирусные препараты. Лечение острого бронхита антибиотиками, как правило, не практикуется. Оно может быть оправданно только при подозрении на коклюш и подтверждении бактериальных осложнений. Как лечить острый бронхит при наличии интенсивного кашля? В данной ситуации для снижения риска возникновения побочных эффектов следует учитывать механизм действия препарата и наличие противопоказаний. При сухом надсадном кашле могут использоваться противокашлевые средства. При кашле, сопровождающемся отхождением вязкой мокроты, назначается прием муколитиков, улучшающих отхождение слизи из дыхательных путей. Можно сделать ставку на препараты растительного происхождения, такие как лекарственные средства от кашля Доктор МОМ ® .
Есть и общие рекомендации, актуальные для лечения острого бронхита любой природы:
- соблюдение постельного или полупостельного режима (в зависимости от состояния больного);
- потребление большого количества теплой витаминизированной жидкости (до 2–2,5 литров в день). При этом следует избегать напитков, содержащих кофеин и спирт, так как они обезвоживают организм и усугубляют воспаление. Пользу принесут отвары шиповника, малины и липового цвета, морсы и подогретая минеральная вода;
- отказ от курения;
- оберегание больного от раздражающих факторов: пыли, дыма, резких запахов и токсических испарений;
- регулярное проветривание помещения и поддержание в нем оптимального уровня влажности (50-70 %). Для увлажнения воздуха можно использовать как специальные климатические приборы, так и подручные средства, например мокрое полотенце, повешенное на батарею.

При остром бронхите для лечения кашля и облегчения отхождения слизи применяются муколитические средства, которые разжижают мокроту и облегчают ее выведение. Например, можно использовать растительный сироп от кашля Доктор МОМ ® , содержащий экстракты 10 лекарственных трав и обладающий комплексным действием: секретолитическим (усиливает секрецию защитной слизи), муколитическим (снижает вязкость мокроты), отхаркивающим (выводит мокроту), бронхолитическим (расслабляет бронхи) и противовоспалительным. Сироп подходит для взрослых и детей от 3 лет. Игнорирование симптомов и неадекватное лечение острого бронхита у взрослых может привести к переходу заболевания в хроническую форму и развитию весьма серьезных осложнений.
Острый бронхит — симптомы, лечение острого бронхита у детей и взрослых
Развитию острого бронхита подвержены люди всех возрастов. Такое заболевание может быть самостоятельным или сопровождать другую патологию. Болезнь склонна к внезапному развитию, появлению многих неприятных симптомов.
Самостоятельное лечение острого бронхита всегда нежелательно, поскольку чревато его переходом в хроническую форму, развитием разнообразных осложнений. При появлении характерных признаков заболевания необходимо обязательно обратиться к врачу.

- Описание болезни
- Причины развития острого бронхита
- Симптоматика заболевания
- Вероятные осложнения
- Диагностика и лечение
Острый бронхит приводит к воспалению слизистой оболочки бронхов. Патология, преимущественно затрагивающая трахею, называется трахеобронхитом. Если воспалительный процесс охватывает мелкокалиберные бронхиолы, говорят о наличии бронхиолита. Средняя продолжительность болезни составляет три недели.
Заболевание провоцирует ряд патологических изменений:
- нарушения в структуре бронхиальной стенки;
- развитие отека и гиперемии;
- гипертрофию слизисто-белковых желез;
- возрастание количества бокаловидных клеток;
- ослабление барьерной функции ресничного эпителия.
При повышенной секреции слизи нарушается проходимость мелких бронхиол. В тяжелых случаях поражаются подслизистый и мышечный слои.
Бронхит имеет некоторые особенности, отличающие его от пневмонии. Такое нарушение не является локальным и не имеет очага. При остром бронхите воспаление становится диффузным (разлитым).
Согласно статистике, ежегодная распространенность болезни среди детей составляет 100 на 1000 человек. Взрослые пациенты болеют реже (до 70 случаев на 1000).
Причины развития острого бронхита
Острый бронхит может быть инфекционным, неинфекционным, смешанным, аллергическим. Иногда встречается патология, имеющая невыясненное происхождение.
Причинами развития болезни становятся:
- вирусы ОРВИ, гриппа, парагриппа, краснухи, кори;
- бактерии (стафилококки, стрептококки, гемофильная палочка, пневмококки, легионелла);
- атипичные возбудители (хламидии, микоплазма);
- аллергены (пыльца растений, домашняя или уличная пыль);
- внешние раздражители (дым, загрязненный или слишком холодный воздух, испарения кислот и щелочей).
Чаще всего острый бронхит вызывается инфекционными агентами, среди которых преобладают вирусы. Они проникают в бронхи разными путями — воздушным, лимфогенным, гематогенным.
К факторам, повышающим риск развития патологии, принадлежат проживание в сыром климате, частые переохлаждения, активное курение, злоупотребление спиртными напитками, неполноценное питание, радиоактивное облучение. Возникновению бронхита подвержены люди с сопутствующими нарушениями (заболеваниями ЛОР-органов, сердечно-сосудистой системы, расстройствами кровообращения, иммунодефицитами, авитаминозами), пациенты, недавно перенесшие тяжелые болезни. Наибольшее количество случаев острого бронхита фиксируется у детей и лиц пожилого возраста.
В зависимости от характера воспалительного процесса, острый бронхит разделяют на слизистый (отхаркивается прозрачная слизь без запаха) и гнойный (появляется неприятно пахнущая мокрота с гноем). Учитывая тяжесть течения, различают легкую, среднюю и тяжелую формы болезни. По степени проходимости дыхательных путей различают бронхит обструктивный и необструктивный.
При остром бронхите воспалительный процесс сначала охватывает верхние дыхательные пути (носоглотку, миндалины). Затем патология распространяется на области гортани, трахеи, переходит на бронхи. Заболевание начинается внезапно, с признаками поражения дыхательных путей, развитием интоксикации.
Первыми симптомами острого бронхита, вызванного вирусной или бактериальной инфекцией, становятся проявления, сильно напоминающие течение ОРВИ:
- боль, першение в горле;
- заложенность носовых ходов;
- повышение t тела (до субфебрильных или более высоких показателей);
- слабость, озноб;
- усиленное потоотделение;
- болезненность в мышцах конечностей, спины.
Основным симптомом острого бронхита является кашель. Он сухой, болезненный, приступообразный, сохраняется в течение всего заболевания. Нередко сопровождается дискомфортом и чувством жжения за грудиной. У многих детей, заболевших острым бронхитом, развивается «лающий» кашель.
В первые дни болезни отделяется скудная и вязкая мокрота. Постепенно ее характер меняется. Кашель становится более мягким, влажным. Слизь лишается прежней вязкости, отходит значительно легче. Иногда мокрота приобретает слизисто-гнойный характер.
Если острый бронхит протекает в легкой форме, температурная реакция может отсутствовать. Заболевание, спровоцированное возбудителями краснухи, кори или коклюша вызывает симптоматику, характерную для основной патологии.
Покашливание может присутствовать в течение долгого времени. Этот симптом нередко сохраняется и после выздоровления. Если кашель не прекращается спустя месяц, нужно обязательно обратиться к врачу.
Острый бронхит, вызванный вирусной инфекцией, не склонен провоцировать осложнения. Патологические состояния могут развиваться в случае присоединения бактериальной инфекции, на фоне сниженного иммунитета. Нередко они возникают у пожилых и ослабленных пациентов.
Среди возможных осложнений:
- бронхиолит;
- мукостаз;
- отит;
- пневмония;
- эмфизема легких;
- ХОБЛ;
- острая дыхательная недостаточность.
У детей, тяжело переносящих острый бронхит, возрастает вероятность возникновения бронхиальной астмы. При сложном течении заболевания присутствует риск генерализации инфекционного процесса, приводящего к развитию сепсиса, поражению почек, сердечно-сосудистой системы.
Диагностика и лечение
Обследование пациентов с острым бронхитом включает:
- изучение анамнеза;
- физикальный осмотр;
- анализы крови;
- исследование мокроты;
- рентгенографию легких;
- ЭКГ.
Дифференциальная диагностика острого бронхита направлена на обнаружение отличий от бронхопневмонии, милиарного туберкулеза легких.
Лечение чаще всего проводится амбулаторно. В тяжелых случаях, сопровождающихся пневмонией или серьезным обструктивным синдромом, предусмотрена госпитализация больного.
В первые дни протекания бронхита обязателен постельный режим. В этот период пациент нуждается в обильном питье, особом режиме питания. Выбор медикаментов определяется разновидностью болезни. При остром бронхите применяются противовирусные средства, антибиотики, НПВС, жаропонижающие и обезболивающие препараты. Для разжижения и лучшего отхождения мокроты показаны отхаркивающие средства, муколитики. Если присутствует бронхоспазм, требуются адренолитики. При аллергическом бронхите нужны антигистамины. Иногда лечение дополняется использованием стероидных гормонов.
После снижения интенсивности симптоматики показана физиотерапия. Эффективны такие процедуры как УФО, УВЧ, индуктотермия межлопаточной области, диатермия грудной клетки. После выздоровления пациент получает от лечащего врача рекомендации, способствующие скорейшему восстановлению и предупреждению рецидива.
Острый бронхит
Авторы: врач, к. м. н., Юдинцева М. С., [email protected]
врач, к. м. н., Толмачева Е. А., [email protected]
врач, научный директор АО «Видаль Рус», Жучкова Т. В., [email protected]
Острый бронхит – воспалительное заболевание бронхиальных труб (бронхов), по которым воздух поступает из окружающей среды в легкие.
Причины
Острый бронхит, как правило, возникает от воздействия тех же возбудителей, которые вызывают простуду и инфекции верхних дыхательных путей.
При бронхите в бронхи секретируется слизь. Мельчайшие ворсинки, которые в норме очищают воздух, теряют подвижность в слизи. Если ворсинка неспособна очищать проходящий воздух, то повышается воздействие раздражающих веществ на бронхи. Это приводит к дальнейшему усилению секреции слизи, что вызывает кашель, характерный для бронхита. Во время кашля обычно выделяется вязкая, желтоватая или серая мокрота.
Симптомы
Установлено, что бронхит часто начинается как общая простуда, а затем заболевание «локализуется» в грудной клетке.
При воспалении в клетках, раcположенных в бронхах, происходит усиление секреции вязкой слизи, которая закупоривает дыхательные пути, что приводит к затруднению дыхания и вызывает другие характерные симптомы.
Кашель возникает как реакция на присутствие слизи в бронхах, которую необходимо удалить. При бронхите во время кашля выделяется сероватая или светло-желтоватая мокрота. Бронхит также может сопровождаться болями в верхней половине грудной клетки, которые усиливаются при кашле.
При остром бронхите также наблюдаются повышение температуры тела, свистящее дыхание.
Осложнения
Для большинства людей острый бронхит не опасен. Однако у курильщиков, людей, страдающих бронхиальной астмой и другими заболеваниями легких, или которые часто дышат загрязненным воздухом, повышен риск повторных случаев острого бронхита с затяжным течением и развития хронического бронхита.
При сердечной недостаточности опасны частые бронхиты с затяжным течением.
Если у вас появился кашель, то с мокротой с прожилками крови или зеленоватого цвета, как можно быстрее обратитесь к врачу, т.к. это могут быть симптомы воспаления легких.
Что можете сделать Вы
Рекомендуется домашний режим, необходимо находиться в тепле. Пейте растительные настои и отвары для разжижения и облегчения отделения мокроты. Ацетилсалициловую кислоту или парацетамол можно принимать для уменьшения общего дискомфорта и снижения температуры тела.
Поддерживайте влажность воздуха в помещении с помощью увлажнителей. Вдыхайте теплый, влажный воздух, одновременно принимая горячее питье. Можно попариться, что способствует уменьшению приступообразного кашля.
Для лечения можно применять безрецептурные препараты. Выберите отхаркивающее средство, которое улучшает отделение мокроты. Несмотря на то, что кашель мешает спать, избегайте приема противокашлевых средств, которые, уменьшая кашель, препятствуют нормальному выделению мокроты.
Если самостоятельное лечение не приводит к улучшению состояния в течение нескольких дней или если вы чувствуете выраженное затруднение дыхания, значительное повышение температуры тела, то следует как можно скорее вызвать врача.
При повторных случаях острого бронхита также требуется консультации врача, т.к. это может быть признаком хронического бронхита, который может вызывать необратимые повреждения легких.
Лечение
Что может сделать врач
При затрудненном дыхании могут быть назначены бронхорасширяющие препараты. Обычно после ингаляции этих препаратов наступает быстрое облегчение дыхания. При бактериальной инфекции следует назначить антибиотики.
При подозрении на пневмонию назначают рентгенологическое исследование грудной клетки.
В зависимости от типа и тяжести пневмонии может потребоваться госпитализация.
При амбулаторном лечении в большинстве случаев бронхит проходит в течение 7-10 дней.
Диагноз острого бронхита обычно ставят на основании основных симптомов. При подозрении на бактериальную инфекцию может потребоваться посев мокроты.
В большинстве случаев острый бронхит проходит самостоятельно примерно в течение недели. Целью лечения является облегчение симптомов. Антибиотики обычно не выписываются до тех пор, пока не будет установлена бактериальная природа бронхита. Однако антибиотики могут быть назначены в качестве предосторожности для профилактики вторичной бактериальной инфекции, если человек страдает эмфиземой легких, бронхиальной астмой, заболеванием сердца или другими подобными хроническими заболеваниями.
Профилактика
Во время кашля прикрывайте рот, пользуйтесь только индивидуальной посудой во избежание передачи инфекции окружающим.
Чтобы избежать бронхита:
- не курите;
- избегайте контактов с людьми, у которых острый бронхит или простудное заболевание;
- если вы работаете с химикатами или другими раздражителями, надевайте специальную маску;
- если у вас бронхиальная астма или дыхательная аллергия, меры профилактики острого бронхита следует обсудить со своим врачом.
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.

Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.

Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
- гнойный бронхит – сопровождается кашлем с выделением гнойной мокроты;
- катаральный – выделения носят слизистый характер.
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
- обструктивный – сопровождается отеком бронхов, который усложняет дыхание и утяжеляет течение болезни;
- необструктивный – заболевание, которое не сопровождается отеком и нарушением проходимости дыхательных путей.
По причинам развития болезни выделяют:
- инфекционный – возникает в результате попадания в организм инфекций, вирусов, бактерий;
- ингаляционный – представляет собой результат воздействия химических веществ на дыхательные пути (в эту же группу относится и бронхит у курильщиков);
- смешанный – развивается под действием нескольких причин (например, вирусные и химические предпосылки).
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
- постоянное пребывание в помещении со слишком сухим, сырым или горячим воздухом;
- аллергическая предрасположенность;
- регулярное вдыхание пыли, вредных химических веществ (аммиака, хлора, кислот, сероводорода и др.);
- вредные привычки: курение, злоупотребление алкоголем;
- хронические инфекционные болезни носоглотки (синуситы, тонзиллиты, аденоидиты и др.);
- застойные процессы в легких и в малом круге кровообращения, вызванные сердечно-сосудистой недостаточностью;
- врожденные отклонения в работе бронхов и легких.
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.

Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
- расширенный клинический анализ крови – позволяет определить состояние организма, выявить наличие воспалительных процессов;
- лабораторный анализ мокроты – выявляет возбудитель болезни, определяет чувствительность патогена к разным типам антибиотиков;
- рентгенография – помогает выявить нарушения в легких, грудной полости, дыхательных путях, сердце;
- спирометрия – определяет объем воздуха в легких, позволяет обнаружить скрытые патологии.
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
- Противокашлевые средства. Блокируют кашлевой рефлекс, снижают интенсивность кашля. Принимают их до тех пор, пока кашель не станет влажным и не появится мокрота.
- Бронходилататоры. Лекарства, которые расширяют просвет легких. Нужны при наличии изнуряющего кашля, при котором не отходят мокроты. Могут использоваться в формате ингаляций.
- Отхаркивающие средства, муколитики, бронхолитики. Улучшают отхождение мокроты, восстанавливают эпителий бронхов.
- Противовоспалительные препараты. Используют при наличии выраженного воспаления в дыхательных путях. Снимают отек, боли, повышенную температуру.
- Антибиотики. Необходимы в том случае, если существует высокий риск развития осложнений.
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Как вам статья?






