- Воспаление шейки матки: симптомы и лечение
- Признаки воспаления шейки матки
- Причины цервицита
- Виды цервицитов по причине воспаления
- Диагностика цервицита
- Лечение цервицита
- Чем опасно воспаление шейки матки
- Воспаление шейки матки при беременности
- Рекомендации врача
- Диагностика и лечение цервицита в Москве
- Лечение цервицита у женщин
- Причины появления цервицита
- Классификация видов цервицита
- Диагностика цервицита
- Методы лечения, особенности острой и хронической формы
- Показания и противопоказания
- Хронический цервицит
- МКБ-10
- Общие сведения
- Причины
- Патогенез
- Классификация
- Симптомы хронического цервицита
- Осложнения
- Диагностика
- Лечение хронического цервицита
- Прогноз и профилактика
- Цервицит
- Причины цервицита
- Группы риска
- Симптоматика цервицита
- Классификация
- Методы диагностики
- Лечение цервицита
- Профилактические мероприятия
- Цервицит шейки матки
- Лечение цервицита
- Формы цервицита
- Симптомы воспаления шейки матки
- Причины воспаления шейки матки
- Осложнения воспаления цервикального канала
- Диагностика цервицита
- Лечение цервицита
- Профилактика цервицита
- Перечень источников:
Воспаление шейки матки: симптомы и лечение
Воспаление шейки матки, или цервицит, обозначает воспаление узкой нижней части органа. Здоровая матка в норме покрыта эпителием, вырабатывающим слизистый секрет. Это вещество играет защитную роль и препятствует проникновению инфекций во внутреннюю полость. При нарушении секреторной функции клеток происходит активный рост патогенной микрофлоры, развиваются симптомы воспаления шейки матки.
По статистике, цервицит диагностируется у 30% женщин детородного возраста. Патология может быть в цервикальном канале, тогда говорят об эндоцервиците, или во влагалищной части шейки – экзоцервицит. Пик заболеваемости регистрируется в возрастной группе 17-28 лет, когда женщина проявляет максимальную сексуальную активность и редко использует барьерные средства контрацепции.
Лечение воспаления шейки матки в начальной стадии проводится консервативными методами и не требует радикальных мер. Прогноз благоприятный. Но для этого женщина должна регулярно проходить медицинские осмотры и обращаться к врачу-гинекологу при появлении первых симптомов болезни.
Пройти обследование при признаках цервицита в Москве можно в клинике «Альфа-Центр Здоровья».
Признаки воспаления шейки матки
Жалобы пациентов различны при остром и хроническом цервиците.
Основные симптомы воспаления в шейке матки:
- выделения из половых органов гнойного или слизистого типа;
- боли, тяжесть в области матки;
- дискомфорт, жжение в мочеполовых путях, усиливающиеся при сексе, мочеиспускании;
- небольшой подъем температуры до 37-37,2ºС.
В ряде случаев воспалительный процесс протекает без выраженных клинических признаков и определяется по результатам гинекологического мазка.
Причины цервицита
Воспаление шейки матки и придатков могут вызывать следующие факторы:
- заболевание, передающееся половым путем: гонорея, трихомониаз, хламидиоз и другие инфекции;
- микроорганизмы, которые в норме есть на слизистой оболочке влагалища;
- механические травмы при гинекологических операциях, конизации, родах, от применения маточного кольца, обработки йодом, димексидом, другими средствами;
- гормональные нарушения;
- лечение антибиотиками, курсы химиотерапии;
- аллергия на латекс или вещества, которыми обработаны презервативы;
- болезни женской мочеполовой системы: кольпит, эндометрит, цистит, эрозии и другие.
Частой причиной воспаления шейки матки становится самостоятельный, бесконтрольный прием антибиотиков. Лекарства угнетают полезную микрофлору влагалища, снижают местный иммунитет. В биоте женщины появляются организмы, устойчивые к воздействию антибиотиков. Это наиболее сложные случаи смешанных инфекций, которые требуют составления индивидуального плана лечения.
Отмечаются и такие факторы риска как молодой возраст, частая смена половых партнеров.
Виды цервицитов по причине воспаления
- Гнойный. Возникает при заражении венерическим заболеванием. Для гнойного цервицита характерны слизистые выделения с неприятным запахом, вовлечение в процесс близлежащих органов и тканей.
- Вирусный. Слизистая воспаляется при инфицировании цитомегаловирусом, папилломавирусом человека или другими возбудителями. Заболевание может сопровождаться зудом, появлением полипов.
- Бактериальный. Цервицит развивается из вагиноза, когда происходит активное размножение патогенов естественной микрофлоры влагалища. Возможно заражение от полового партнера.
- Атрофический. Причиной заболевания является истончение слизистых оболочек. Атрофический цервицит часто встречается у женщин в период климакса.
Диагностика цервицита
Первый этап – осмотр у врача гинеколога и проведение кольпоскопии. Покрасневшая, отекшая слизистая, выделения явно указывают на патологию. Для уточнения диагноза проводят анализ мазка из влагалища, ПЦР-тест и биопсию пораженной ткани. Также могут потребоваться УЗИ, анализы крови и мочи. Врач назначает исследования, необходимые для дифференциальной диагностики воспаления с дисплазией (предраковое состояние), эрозией и другими болезнями.
Лечение цервицита
Для подбора адекватной схемы лечения заболевания шейки матки учитывается длительность, степень выраженности заболевания, причина. При инфекционной природе цервицита терапия потребуется и половому партнеру.
Чтобы вылечить острое воспаление шейки матки, врач может назначить:
- Антибиотики группы фторхинолонов или макролидов. Одновременно рекомендован прием антимикотических препаратов, которые предотвратят развитие кандидоза;
- Средства для восстановления микрофлоры. Женщине назначают лечебные свечи, гели с лактобактериями;
- Иммуномодуляторы. Препараты укрепляют местный иммунитет, помогают полезной микрофлоре противостоять воздействию антибиотиков. Иммуномодуляторы принимают в форме порошков или таблеток;
- Гормональные лекарства с эстрогенами для регенерации истонченного слизистого слоя;
- Физиотерапию: эндоцервикальный электрофорез, магнитотерапию, облучение шейки матки ультрафиолетом, лазером, микроволнами, ультразвуком низкой частоты. Лечение в первую очередь направлено на восстановление микроциркуляции крови и лимфы в пораженных тканях. При хроническом воспалении шейки матки физиотерапию проходят курсами несколько раз в год для профилактики обострения.
В редких случаях показано хирургическое вмешательство. Как правило, операцию проводят при выраженном и обширном воспалении, когда женщина не обратилась за диагностикой в начале болезни. Для лечения используют метод криодеструкции, диатермокоагуляции или химической коагуляции патологических участков.
Особое внимание уделяют лечению обострения цервицита у беременных. Доктор тщательно подбирает препараты и рассчитывает дозировку, чтобы исключить риски для плода.
Чем опасно воспаление шейки матки
Самолечение рискованно осложнениями, поэтому только врач должен решить, как лечить женщину. Если пациентка своевременно не обращается за помощью, острый цервицит переходит в хроническую форму. Женщине грозят такие последствия как эрозии, невынашивание беременности, распространение воспалительного процесса на придатки. Увеличивается риск развития онкологических заболеваний. Хронический цервицит приводит к образованию спаек и бесплодию. У пациенток часто наблюдается хроническая тазовая боль, нарушения менструального цикла и другие проявления, снижающие качество жизни.
Воспаление шейки матки при беременности
Цервицит встречается у двух из трех беременных женщин на разных сроках вынашивания. Заболевание протекает остро, воспаляется не только стенка влагалища, но и половые губы. Женщины жалуются на жжение, зуд в промежности, дискомфорт. Воспаление шейки матки при беременности – один из факторов невынашиваемости, поэтому необходимо как можно скорее обращаться к врачу.
Цервицит в данном случае протекает хронически. Женщина может не подозревать о воспалении вплоть до наступления беременности, когда патология проявляется на фоне естественного иммунодефицита.
Рекомендации врача
Ежегодно все больше женщин обращаются к нам за лечением хронического воспаления шейки матки. Причина в том, что пациентка просто не замечает или игнорирует первые признаки цервицита. Нередко мы определяем воспаление при обращении с совершенно другими жалобами. Это опасно для будущего материнства. Мы рекомендуем парам, у которых в анамнезе было мертворождение, замершая беременность, внутриутробное инфицирование плода проходить тщательное обследование на выявление скрытых инфекционных агентов. Только после лечения можно планировать повторное зачатие. Выкидыши и преждевременные роды – частое последствие воспаления шейки матки.
Диагностика и лечение цервицита в Москве
В клинике «Альфа-Центр Здоровья» вы получите качественную медицинскую помощь и поддержку в лечении цервицитов. Мы используем современное диагностическое оборудование, принимаем пациентов в комфортных кабинетах. У нас не бывает очередей – каждый приходит на консультацию в назначенное время. Чтобы записаться на прием к врачу-гинекологу, оставьте заявку на нашем сайте.
Лечение цервицита у женщин
Стойкий воспалительный процесс в шейке матки, спровоцированный травмой или патогенной средой в результате вагинального инфицирования. Воспаление проявляется болью при сексуальном контакте, менструациях, специфическими выделениями и кровотечениями. Опасность заболевания состоит в снижении защитной функции шейки, распространении инфекции на мочеполовую систему и перерастании поврежденных клеток в онкологию. Важно знать факторы риска для разных категорий женщин, чтобы начать лечение цервицита на раннем этапе.
Причины появления цервицита
Шейка матки представляет собой связующий канал от влагалища к матке. Ее функция – создавать барьер для нежелательных микроорганизмов, поэтому поверхность матки покрыта слизистой оболочкой. Если у женщины происходит гормональный сбой или снижение иммунитета, защитная реакция ослабевает, и организм легко поддается заражению патогенной средой.
Цервицит определяется как острая или хроническая форма воспаления шейки матки. Заболевание наблюдается чаще у женщин с 20 до 45 лет, но также встречаются в климактерическом периоде. Зависимость типа цервицита и возрастной категории определяется факторами, вызывающими изменения в органе. Причинами патологических нарушений становятся внутренние процессы или последствия внешнего воздействия:
- травмы при установке или снятии внутриматочных средств контрацепции
- последствия тяжелых вагинальных родов, опущение детородных органов
- половые инфекции, попадающие в естественную микрофлору влагалища: хламидии, гонококки, стафилококки, кандиды
- заболевания, вызывающие снижение иммунитета: рост уреаплазм, цистит, вагинит, вирус герпеса и папилломы человека
- аборт, выкидыш с последующим осложнением
- некорректно проведенная эндоскопия матки
- врождённые патологии строения органов малого таза
- нарушение гигиенического режима, правил смены тампонов
- беспорядочные сексуальные контакты
В зависимости от того, в какой области воспалена слизистая шейки, причины цервицита отличаются. Эндоцервицит канала появляется при родовых травмах, распространении патогенной среды из-за воспаления в матке. Экзоцервицит развивается на фоне инфекций половой системы или мочевыводящих путей, дисбактериоза, травмах шейки матки при хирургических манипуляциях.
Цервицит формируется на внутренней стенке шейки, либо снаружи в зоне влагалища. При этом воспалительный процесс не ограничивается одной областью, а сопровождается осложнениями в виде эндометрита, вагинита, вульвита. Степень охвата зависит от формы распространения – очаговая или диффузная.
Последствия воспаления опасны и порой трудно обратимы. Со временем у женщины развивается гипертрофия стенок матки, растет риск онкологических перерождений клеток, дисплазии половых органов, бесплодия.
Бызова Татьяна Евгеньевна
Михальчук Диана Васильевна
Покшубина Светлана Дмитриевна
Заведующая отделением, акушер-гинеколог высшей квалификации, хирург-гинеколог
Ступина Светлана Вадимовна
Зарайская Зоя Петровна
Врач-гинеколог высшей квалификации
Классификация видов цервицита
Цервицит подразделяют на несколько основных видов:
- По интенсивности протекания выделяют:
- Острый цервицит – развивается в короткий срок, преимущественно в эндоцервикальной железе. Прогнозы осложнений зависят от конкретного возбудителя. В некоторых случаях врачи выделяют подострый цервицит, сопровождающийся слабовыраженными признаками, но срок недомогания не превышает 6 месяцев.
- Хронический цервицит – возникает и развивается постепенно, не вызывая явного беспокойства, продолжается более 6 месяцев. Частыми возбудителями такой формы признают грибки, бактерии и вирусы. Также хроническое течение воспаления вызывает опущение органов, травмы, некорректное употребление гормональных контрацептивов.
- В зависимости от природы развития:
- специфический – заражение патогенными микробами через половой контакт (гонококковый цервицит, хламидийный цервицит)
- неспецифицеский – вызван попаданием условно-патогенной среды через кровь, лимфу, прямую кишку (стрептококки, стафилококки, грибкки candida)
- вирусный – спровоцирован вирусами герпеса или папилломы
- атрофический – появляется из-за атрофии тканей у женщин в пожилом возрасте, когда происходит истощение тканей в связи с климаксом
- По расположению:
- Экзоцервицит – формируется на переходной части от влагалища к каналу шейки. Причиной поражения становятся грибковые и инфекционные заболевания.
- Эндоцервицит – поражение внутренней слизистой оболочки, которое чаще встречается у молодых женщин. Основными возбудителями являются грибки и патогенная флора.
- По процессу развития:
- гнойный – протекает со скоплением гнойного содержимого, сопровождается гнойными выделениями из влагалища
- пролиферативный – хронический цервицит с образованием полипов
- продуктивный цервицит с разрастанием соединительных волокон, вызывающих рубцы
- По степени распространения:
- диффузный цервицит – распределенный по всей области шейки, имеющий несколько очагов
- очаговый – с локальным поражением канала
Тип цервицита при определении методов лечения играет решающую роль. От места локализации, степени осложнений и причин зависит продолжительность терапии, выбор группы препаратов. Для медицинского заключения и назначения полного курса необходима предварительная диагностика у гинеколога.
Диагностика цервицита
Некоторые виды болезни протекают без явных симптомов, поэтому диагностика занимает важное место для формирования полной клинической картины. Диагностика цервицита включает:
- осмотр в кресле через зеркало
- микроскопию мазка на микрофлору, бактериальный посев, соскоб на цитологию
- кольпоскопию – изучение клеток шейки с многократным увеличением, выявление структурных изменений: эрозии, гиперемии
- ПЦР – выявляет типы возбудителей инфекции
- тест на чувствительность к антибиотикам
После получения результатов врач сможет составить план лечения, спрогнозировать возможные осложнения. Этот этап составляет основу этапа подготовки и требует ответственного подхода. Важно выбрать врача с хорошим опытом в области гинекологии. В нашей клинике мы обеспечиваем не только комфортные условия, но и гарантируем результат для пациентов, прошедших полный курс терапии.

Методы лечения, особенности острой и хронической формы
Начинать терапию цервицита рекомендуется сразу после подтверждения диагноза у гинеколога. Курс лечения зависит от стадии воспаления, формы протекания и присутствия осложнений. Главная цель – ликвидировать провоцирующий фактор: грибок, инфекцию, вирус или другую причину.
Лечение цервицита основывается на антибактериальных и противовирусных препаратах, угнетающих нежелательную патогенную флору. Определив точную природу заболевания, врач назначает группу препаратов, соответствующую каждому случаю:
- Комбинированные средства при грибковом воспалительном процессе.
- Свечи при поражении области влагалища.
- Тетрациклиновый ряд для инфекционного хламидиоза.
- Противовирусные и иммуностимулирующие препараты для купирования симптомов и укрепления иммунитета.
- Интерферон, цитостатики при обнаружении ВПЧ.
- Эстрогены для восстановления эластичности шейки при атрофическом цервиците.
Острый диффузный цервицит требует комплексного подхода. Обширное распространение очагов негативно сказывается на репродуктивной системе и опасно патологическими осложнениями. Консервативная терапия дополняется лечением сопутствующих заболеваний: сальпингоофрита, вагинита. Пациенту назначаются антибиотики и спазмолитики. Поэтому лечение острого цервицита рекомендуется проходить полностью или частично в стационаре под контролем врача.
В качестве дополнения применяется местная обработка антисептиками, компрессы и ванночки. Если болезнь перешла в хроническую форму, и наблюдаются значительные очаги поражения, актуальной становится аппаратное лечение: лазер, криотерапия, диатермокоагуляция током (прижигание).
Нерожавшим пациентам детородного возраста, если в эндометрии нет атипичных признаков, в дополнении проводят физиопроцедуры электрофорезом. Для второй стадии развития подходит радиоволновое удаление поврежденных тканей. Метод используется в современных клиниках, отличается безопасностью и быстрым заживлением.
Лечение неспецифического цервицита и других его инфекционных форм проводится у обоих партнеров одновременно. Интимный контакт на период употребления медикаментов приостанавливается. После окончания курса врач проводит повторные исследования для подтверждения положительного эффекта.
Показания и противопоказания
Показаниями для обращения к врачу являются основные симптомы:
- выделения с кровью вне менструального цикла
- болезненность при половом контакте, мочеиспускании
- отек слизистой, изменение цвета, структуры тканей
- повышение температуры тела
Детальное обследование определит подходящую схему терапии, эффективные препараты и методики. При выборе медикаментов важно учитывать аллергические реакции пациента, чувствительность к антибиотикам.
В случае обнаружения противопоказаний, гинеколог производит замену препарата на аналоги. Применение физиотерапии, аппаратной техники запрещено при подтверждении онкологии, эпилепсии, беременности, сахарного диабета, а также в период менструации.
Хронический цервицит
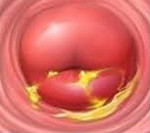
Хронический цервицит — это длительно текущий воспалительный процесс в слизистой влагалищной и надвлагалищной части шейки матки, который в ряде случаев распространяется на её соединительнотканный и мышечный слой. Во время ремиссии симптоматика ограничивается увеличением количества влагалищных выделений. При обострении объём выделений возрастает, они становятся слизисто-гнойными, пациентка отмечает боли внизу живота. При постановке диагноза учитывают данные расширенной кольпоскопии, бактериологических, серологических и цитологических анализов, гинекологического УЗИ. Для лечения используют антибиотики, гормональные препараты, эубиотики, иммунные средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы хронического цервицита
- Осложнения
- Диагностика
- Лечение хронического цервицита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Хронический цервицит — одна из наиболее распространённых гинекологических патологий. На его долю приходится более половины всех случаев выявленных воспалительных заболеваний органов малого таза (ВЗОМТ). По данным специалистов в сфере практической гинекологии, хроническим воспалением шейки матки страдает до четверти женщин репродуктивного возраста. С учётом малосимптомного течения процесса уровень заболеваемости может быть существенно выше.
Около 2/3 пациенток составляют женщины в возрасте от 25 до 45 лет, реже заболевание выявляют в период перименопаузы и крайне редко у девочек до наступления первой менструации. Наблюдается прямая корреляция между риском развития воспаления и сексуальной активностью пациентки.

Причины
В большинстве случаев хроническое воспаление слизистой шейки матки возникает на фоне недолеченного острого воспалительного процесса, однако оно может развиваться и постепенно, без ярких клинических признаков. Существуют две группы причин цервицита:
- Инфекционные агенты. Заболевание вызывают возбудители ИППП — гонококки, хламидии, трихомонады, вирусы генитального герпеса и папилломатоза. Также цервицит возникает при активизации условно-патогенной микрофлоры (дрожжевых грибков, стафилококков, стрептококков, кишечной палочки и т.п.).
- Неинфекционные факторы. Воспаление осложняет травмы шейки матки, неопластические процессы, аллергические реакции на контрацептивы, лекарственные и гигиенические средства. Причиной развития атрофического цервицита служит снижение уровня эстрогена во время менопаузы.
Важную роль в возникновении заболевания играют факторы риска. Хронический цервицит провоцируют:
- Механические повреждения. Шейка матки чаще воспаляется у пациенток, перенесших аборты, сложные роды, инвазивные лечебно-диагностические процедуры.
- Гинекологические болезни. Хроническое воспаление может развиться на фоне опущения влагалища или распространиться из других отделов женской половой системы.
- Беспорядочная половая жизнь. Частая смена партнёров повышает риск заражения ИППП. При этом цервицит является или единственным проявлением инфекции, или сочетается с вульвитом, вагинитом, эндометритом, аднекситом.
- Снижение иммунитета. Иммунодефицит у женщин с тяжёлой сопутствующей патологией или принимающих иммуносупрессивные препараты способствует активизации условно-патогенных микроорганизмов.
- Гормональный дисбаланс. Воспаление часто возникает при приёме неправильно подобранных оральных контрацептивов и заболеваниях со сниженной секрецией эстрогенов.
- Сопутствующие заболевания. Хроническое течение цервицита отмечается у пациенток с синдромом Бехчета, урологической и другой экстрагенитальной патологией.
Патогенез
Развитие заболевания определяется сочетанием нескольких патогенетических звеньев. Признаки воспалительного процесса выражены умеренно и локализованы преимущественно в эндоцервиксе. Слизистая цервикального канала становится отечной, утолщенной, складчатой. Отмечается полнокровие сосудов, формируются лимфогистиоцитарные воспалительные инфильтраты, клетки эпителия выделяют больше слизи.
В экзо- и эндоцервиксе замедляются регенеративные процессы и возникают дистрофические изменения. В нижних слоях слизистой разрастаются соединительнотканные элементы. Выводные отверстия желез перекрываются плоским эпителием с образованием наботовых (ретенционных) кист. По мере развития заболевания в воспаление вовлекаются соединительная ткань и мышцы шейки матки.
Клеточная и гуморальная иммунная система функционируют неполноценно: уменьшается количество В- и Т-лимфоцитов, угнетаются Т-зависимые иммунные реакции, нарушается фагоцитарная активность. В результате возбудители инфекции получают возможность персистировать как в шеечном эпителии, так и в клетках иммунной системы. В цервикальной слизи снижается уровень иммуноглобулинов G и M на фоне повышенного содержания IgA. Развиваются аутоиммунные процессы с явлением «молекулярной мимикрии» между чужеродными белками и белками собственных тканей.
Классификация
Хронический цервицит классифицируют с учётом этиологических факторов, степени распространённости и стадии воспалительного процесса. На основании этих критериев различают следующие формы заболевания.
- Хронический специфический цервицит, вызванный возбудителями ИППП.
- Хронический неспецифический цервицит, возникший вследствие активации условно-патогенной флоры или действия неинфекционных факторов.
- Хронический атрофический цервицит, который проявляется воспалением эндо- и экзоцервикса на фоне их истончения.
По распространённости воспаления:
- Диффузный — с вовлечением в процесс всей слизистой оболочки.
- Экзоцервицит — с поражением влагалищной части шейки.
- Эндоцервицит — с поражением слизистой цервикального канала.
- Макулёзный — с формированием отдельных очагов воспаления.
По стадии воспаления:
- Период обострения с выраженной симптоматикой.
- Ремиссия с минимальными клиническими проявлениями.
Симптомы хронического цервицита
Обычно заболевание протекает бессимптомно. В период ремиссии женщина отмечает скудные слизистые или слизисто-гнойные выделения из влагалища, которые становятся более обильными перед менструацией или сразу после месячных. Болевой синдром, как правило, отсутствует. Более заметны клинические признаки в период обострения. Увеличивается количество слизистых влагалищных выделений, мутнеющих или желтеющих за счёт появления гноя.
Пациентку беспокоят дискомфорт и тупые тянущие боли в нижней части живота, которые усиливаются во время мочеиспускания и при половом акте. После секса возникают мажущие кровянистые выделения. Если цервицит сочетается с кольпитом, женщина жалуется на незначительный зуд и жжение во влагалище.
Осложнения
При несвоевременном или неправильном лечении хронический цервицит осложняется гипертрофией шейки матки, появлением эрозий и язв на её слизистой оболочке, полипозными разрастаниями. Воспалительный процесс может распространиться на слизистую влагалища, бартолиновы железы, эндометрий, маточные трубы, яичники, другие тазовые органы. При хроническом течении воспаления чаще возникают дисплазии и повышается риск развития рака шейки матки. Изменение состава слизи, производимой эпителием цервикального канала, и анатомические нарушения вследствие воспаления могут привести к шеечному бесплодию.
Диагностика
Поскольку клинические проявления хронического цервицита неспецифичны и обычно слабо выражены, ведущую роль в диагностике играют данные физикальных, инструментальных и лабораторных исследований. Для постановки диагноза наиболее информативны:
- Осмотр на кресле. Определяется небольшая отёчность слизистой, шейка матки выглядит уплотнённой и несколько увеличенной. В области экзоцервикса выявляются эрозированные участки и папилломатозные разрастания.
- Расширенная кольпоскопия. Осмотр под микроскопом позволяет уточнить состояние слизистой, вовремя выявить предраковые изменения и злокачественное перерождение эпителия.
- Лабораторные этиологические исследования. Мазок на флору и посев с антибиотикограммой направлены на обнаружение возбудителя и оценку его чувствительности к этиотропным препаратам. С помощью ПЦР, РИФ, ИФА можно достоверно определить вид специфического инфекционного агента.
- Цитоморфологическая диагностика. При исследовании соскоба шейки матки оценивается характер изменений и состояние клеток экзо- и эндоцервикса. Гистология биоптата проводится по показаниям для своевременного обнаружения признаков малигнизации.
- Гинекологическое УЗИ. В ходе эхографии выявляются деформированная, утолщенная и увеличенная в размерах шейка матки, наботовы кисты, исключается онкопроцесс.
Дополнительно пациентке могут назначаться анализы для определения уровня женских половых гормонов и состояния иммунитета. Дифференциальная диагностика проводится с туберкулёзом, раком, эктопией шейки матки. Для уточнения диагноза могут привлекаться онкогинеколог, фтизиогинеколог, дерматовенеролог.
Лечение хронического цервицита
Правильно подобранная комплексная терапия позволяет не только купировать признаки обострения, но и добиться стойкой ремиссии. В рамках лечебного курса пациентке назначают:
- Этиотропное медикаментозное лечение. При инфекционном генезе цервицита используются антибактериальные и противовирусные препараты. При подборе антимикробного средства учитывают чувствительность возбудителя. Гормональные препараты (эстрогены) применяют в терапии атрофического цервицита у женщин в период менопаузы.
- Восстановление влагалищной микрофлоры. После курса антибиотикотерапии рекомендованы эубиотики местно (в виде свечей, тампонов, влагалищных орошений) и внутрь.
- Вспомогательная терапия. Для ускорения процессов регенерации слизистой, укрепления иммунитета и предупреждения возможных рецидивов показаны иммуно- и фитотерапия, физиотерапевтические процедуры.
При наличии ретенционных кист назначают радиоволновую диатермопунктуру. В тех случаях, когда консервативное лечение неэффективно, или хронический цервицит сочетается с дисплазией, элонгацией, рубцовой деформацией и другими заболеваниями шейки матки, применяют оперативные методики — крио- или лазеротерапию, трахелопластику др.
Прогноз и профилактика
Прогноз заболевания благоприятный. Для своевременного выявления возможной цервикальной дисплазии пациентке после курсового лечения необходимо дважды в год проходить кольпоскопию, сдавать цитологические мазки и бакпосев. Профилактика хронического цервицита включает регулярные осмотры гинеколога, адекватное лечение воспалительных заболеваний женской половой сферы, обоснованное назначение инвазивных процедур.
Рекомендуется соблюдать правила интимной гигиены, упорядочить половую жизнь, пользоваться презервативами (особенно при сексуальных контактах с малознакомыми партнёрами), исключить секс во время месячных. Для профилактики рецидивов эффективны курсы общеукрепляющей и иммунотерапии, соблюдение режима сна и отдыха, защита от переохлаждения ног и области таза.
Цервицит
Цервицит лечить легче, чем его осложнения, не тяните с визитом к врачу!
Цервицит – это распространенное гинекологическое заболевание воспалительного характера, при котором областью поражения является шейка матки (лат. слово «цервикс» переводится как «шейка»). Цервицит может возникнуть как вследствие инфицирования, так и по ряду других причин, которые мы разберем в этой статье.
Ранняя диагностика и своевременное лечение цервицита у женщин– важнейшие мероприятия для предотвращения последствий данного заболевания, которые могут быть очень тяжелыми. Это невынашивание беременности, онкологические недуги и др. При подозрении на цервицит и наличии соответствующей симптоматики необходимо обратиться к специалисту. В ММЦ ОН КЛИНИК в Москве высококвалифицированные врачи-гинекологи, используя новейшие методы диагностики, в сжатые сроки поставят верный диагноз и назначат адекватную терапию.
Причины цервицита
Шейка матки располагается между влагалищем и телом матки, это своеобразный барьер, призванный оградить женские репродуктивные органы от попадания инфекции и травмирования. Внутри цервикса проходит так называемый цервикальный канал, который анатомически соединяет полость матки с влагалищем.
Воспалительный процесс может развиться здесь вследствие попадания инфекции, передаваемой половым путем (гонококков, трихомонад, хламидий, бледной трепонемы – возбудителя сифилиса, вируса герпеса и т.д.). Также причинами цервицита зачастую становятся неоплазии (опухолевые заболевания), травмирование, воздействие хим. веществ, дефицит эстрогена, сниженный иммунный ответ организма, системные заболевания (например, синдром Бехчета), дисбактериоз влагалища. Встречаются и аллергические реакции: на гигиенические средства (гели, мыла, дезодоранты) и противозачаточные (спермициды, латекс, содержащийся в презервативах).
Спровоцировать возникновение острого цервицита могут сопутствующие болезни, сложные роды, аборты, установка или удаление внутриматочной спирали.
Группы риска
Чтобы выявить цервицит на начальной стадии и вовремя приступить к лечению необходимо знать, принадлежите ли вы к группе риска.
Острый или хронический цервицит наиболее часто выявляют у представительниц следующих групп:
- женщины, которые перенесли цервицит ранее (рецидив встречается у 8-25 процентов переболевших);
- те, кто рано начал жить половой жизнью;
- ранее лечившиеся от половых инфекций;
- женщины, ведущие беспорядочную половую жизнь, отсутствие барьерного предохранения;
- те, кто имеет одновременно несколько половых партнеров;
- женщины в климактерическом периоде (гормональный дисбаланс часто приводит заболеваниям шейки матки и яичников).
Симптоматика цервицита
Если у вас есть цервицит, симптомы могут быть явно выражены, но наблюдается также бессимптомное течение заболевания.
Следует знать, какие бывают симптомы цервицита, чтобы вовремя обратиться за медицинской помощью. При данном недуге женщины часто жалуются на:
- желтоватые или сероватые выделения;
- кровянистые выделения между месячными, а также при половом контакте;
- болевые ощущения во время секса;
- тазовые боли;
- в отдельных случаях – повышение температуры;
- учащенное, затрудненное или болезненное мочеиспускание;
- зуд во влагалище.
При отсутствии симптоматики врач может заподозрить цервицит, основываясь на следующих данных:
- если при исследовании мазков обнаруживается повышенное содержание лейкоцитов;
- при визуальном осмотре выявляется отек и покраснение шейки матки.
Классификация
Существует несколько классификаций цервицита. Во-первых, по течению заболевания данная патология подразделяется на острый и хронический варианты. В некоторых случаях наблюдается подострое течение.
Острый недуг начинается быстро, симптомы появляется в короткие сроки (до 6 недель). Чаще всего острый цервицит вызывается специфическими возбудителями (пример – гонококковая инфекция). Кроме того, острое течение болезни встречается после аборта, после родов (тут может присутствовать неспецифическая инфекция – стрептококковая или стафилококковая).
Хроническим называется цервицит, который длится более 6 месяцев. Хронизацию процесса часто дает хламидийная инфекция, а в 25-40% случаев хроническая форма возникает на фоне длительно текущего бактериального вагиноза. Врач при осмотре замечает, что шейка матки отечная и покрасневшая (явные признаки воспаления). Кроме того, слизистая оболочка легко травмируется, что также свидетельствует в пользу хронического воспаления.
Хронический цервицит нередко появляется при наличии вторичного иммунодефицита – неполноценности гуморального и клеточного иммунного ответа.
По причине возникновения цервицит бывает:
- специфическим (вызывается возбудителями, попавшими после полового контакта – гонококками, хламидиями);
- неспецифическим, когда условно-патогенные микроорганизмы переносятся через лимфу и кровь, а также через прямую кишку (так ведут себя candida, стрептококки, стафилококки и др.);
- вирусный цервицит вызывается, соответственно, вирусами (папилломы, герпеса);
- атрофический – возникает в пожилом возрасте из-за атрофических процессов, связанных с климаксом.
По локализации различают эндоцервицит (задействована слизистая оболочка канала шейки матки) и экзоцервицит (локализован на переходной части от влагалища к каналу).
По распространенности встречается очаговый вариант заболевания (канал поражается локально) и диффузный (имеет несколько очагов, располагающихся в области шейки).
Выявление типа цервицита играет очень важную роль при выборе тактики лечения. Лекарственные средства и срок терапии определяют в зависимости от причины, местоположения воспалительного процесса, наличия осложнений.

Насонова Нина Викторовна, акушер-гинеколог, врач первой категории.
Услуги по гинекологии в ОН КЛИНИК.
Методы диагностики
Первым делом врач производит опрос, собирает анамнез, далее осматривает пациентку при помощи гинекологического зеркала. Признаками воспаления шейки при визуальном осмотре являются отек и покраснение слизистой, творожистое отделяемое (характерно для грибкового поражения), зеленоватые или серые обильные выделения.
Далее производится микроскопическое исследование мазка, где обнаруживается лейкоцитоз и некоторые возбудители болезни (трихомонады, гонококки).
При бактериологическом исследовании оценивается состояние лактофлоты, а также рост условно-патогенной микрофлоры (анаэробные кокки, кишечная палочка, стрепто- и стафилококки).
ПЦР-диагностика позволяет найти в мазке специфических возбудителей (хламидии, гарднереллы и др.).
Для выявления возбудителей заболевания также производится цитологическое исследование, оно же используется для наблюдения процесса лечения в динамике.
Информативным исследованием является вульвоцервикоскопия. Существуют некоторые признаки, позволяющие выявить цервицит и с большой долей вероятности определить возбудителя.
Тесты на чувствительность к антибиотикам позволяют наметить тактику антибиотикотерапии, а УЗИ, выполненное через неделю после начала менструации, дает врачу информацию о степени утолщения шейки матки и выраженности отека.
Гинекологическое обследование и забор материала для мазков рекомендуется делать либо на 5-7 день цикла, либо перед началом менструации. Перед посещением врача не пользуйтесь вагинальными свечами, мазями. Даже средства интимной гигиены могут исказить результаты, поэтому воздержитесь от их употребления, равно как и от половых контактов за 1-3 дня до взятия анализов.
Лечение цервицита
Лечение цервицита у женщин зависит от причины воспаления, кроме того, имеет значение и стадия заболевания. В ММЦ ОН КЛИНИК в Москве врачи-гинекологи используют новейшие схемы терапии недуга. Грамотно подобранное сочетание антибиотиков, противовирусных средств, методов физиотерапии позволяет в сжаты сроки избавиться от болей и дискомфорта, вызванных цервицитом.
Даже если выявляется микст-инфекция, когда одновременно присутствуют несколько возбудителей, или при их устойчивости к некоторым антибиотикам, наши гинекологи подберут вам комбинацию лекарств, фитопрепаратов и биодобавок, что в сочетании с физиотерапией и нормализацией режима работы и отдыха даст оптимальные результаты.
Врачи центра в комплексном лечении используют витаминотерапию, противогрибковые препараты, иммуномодуляторы. Они позаботятся о восстановлении нормальной микрофлоры влагалища, проведут диагностику и оценят результативность лечения.
При неэффективности терапевтических мероприятий применяются хорошо зарекомендовавшие себя хирургические методики. А в случае доказанного инфекционного происхождения заболевания необходимо пройти лечение вместе с партнером.
Если обнаруживается сопутствующее заболевание, пациентке рекомендуется посетить других специалистов (эндокринолога, кардиолога, уролога).
Профилактические мероприятия
С таким заболеванием, как цервицит, сталкивается более 30% женщин. При слабом иммунитете даже после выздоровления зачастую встречаются рецидивы. Чтобы оградить себя от появления недуга или повторного заболевания, необходимо соблюдать следующие профилактические меры:
- посещать врача-гинеколога не реже 1 раза в полгода;
- при использовании прокладок и тампонов соблюдать правила гигиены;
- после абортов и родов придерживаться всех рекомендаций доктора;
- пользоваться презервативами, если вы часто меняете половых партнеров (по возможности избегать беспорядочных связей);
- лечить болезни половой сферы своевременно;
- избегать тяжелой физической работы и переохлаждения.
Каждая женщина хочет быть здоровой, для этого не так уж сложно соблюдать правила профилактики, в том числе регулярно посещать гинеколога при появлении первых признаков отклонений в органах мочеполовой системы. Не допускайте хронизации болезней, помните, что профилактика лучше, чем лечение.
Цервицит шейки матки
Цервицит – это воспаление шейки матки, то есть нижнего отдела матки, который открывается в полость влагалища. Это заболевание широко распространено, особенно среди женщин в возрасте от 15 до 25 лет, ведущих активную половую жизнь.
Цервицит редко протекает изолированно и во многих случаях сочетается с воспалительными заболеваниями других отделов женской репродуктивной системы: влагалища, маточных труб, тела матки. Сам по себе он может протекать незаметно, не вызывая у женщины каких-либо неприятных ощущений, и может быть обнаружен лишь в процессе профилактического гинекологического осмотра.
Чаще всего цервицит успешно лечится. Однако в некоторых случаях бывает невозможно выявить причину воспаления, что приводит к затруднениям в выборе терапии и длительному течению болезни. Осложнениями цервицита могут стать воспалительные заболевания органов малого таза, эрозия и рак шейки матки, бесплодие, нарушения течения беременности, такие как внематочная беременность, преждевременные роды, внутриутробное инфицирование плода и другие.
Воспаление шейки матки.
Сervical infection, inflammation of the cervix, cervicitis.
Цервицит во многих случаях протекает бессимптомно.
Наиболее частыми признаками цервицита являются:
- изменение цвета, запаха, количества выделений из половых органов;
- кровотечения между менструациями, чаще после полового контакта;
- зуд, жжение в области половых органов;
- боль, жжение при мочеиспускании и при половом акте;
- боли в нижней части живота.
Общая информация о заболевании
Шейка матки представляет собой нижний сегмент матки. Внутри нее проходит цервикальный канал, который соединяет полость матки с полостью влагалища. Цервикальный канал выстлан эпителием и заполнен выделяемым им прозрачным секретом, вязкость которого зависит от периода менструального цикла.
Воспалению шейки матки – цервициту способствуют травмы шейки матки при родах, абортах, наличие эрозии шейки матки.
Это заболевание очень широко распространено, около половины женщин хотя бы раз в жизни переносили его.
При цервиците шейка матки отекает, изменяется характер слизи, секретируемой клетками слизистой оболочки. Выделения в остром периоде болезни бывают похожими на гной, женщина может жаловаться на боли внизу живота, лихорадку в течение нескольких дней. При длительном течении заболевания проявления могут стать менее интенсивными.
В большинстве случаев причиной цервицита являются заболевания, передаваемые половым путем. Чаще всего встречается цервицит, вызванный следующими микроорганизмами.
- Chlamydia trachomatis. Хламидиоз является самым частым заболеванием, передающимся половым путем, – этой инфекцией заражено около 5 % взрослых людей и около 10 % подростков. Основными путями передачи является половой и вертикальный – от матери к плоду через плаценту. Чаще всего пациентки с хламидиозом жалуются на боли в животе, болезненное мочеиспускание, выделения из влагалища.
- Neisseria gonorrhoeaе. Является вторым по частоте заболеванием, передаваемым половым путем. Инфицирование происходит при половом контакте, ребенок может заразиться во время родов при прохождении через половые пути матери. Пациентки чаще всего жалуются на боль и жжение при мочеиспускании, частое мочеиспускание, отделяемое из половых органов, зуд в области половых органов.
- Trichomonas vaginalis. Основными признаками трихомониаза являются отделяемое зеленоватого цвета с неприятным запахом из половых органов, болезненное мочеиспускание, зуд в области половых органов.
- Вирус папилломы человека – Human Papilloma Virus, HPV. Влияет на рост тканей и приводит к формированию кондилом (небольших выростов телесного цвета), бородавок и других новообразований, в зависимости от типа вируса. Некоторые типы вируса могут приводить к раку. Чаще всего цервицит, вызванный вирусом папилломы человека, протекает бессимптомно.
- Вирус простого герпеса – Herpes simplex virus, HSV. Генитальный герпес очень широко распространен и крайне заразен. Каждый шестой человек в возрасте от 14 до 49 лет инфицирован им. Чаще всего женщины не подозревают о наличии инфекции, однако первый эпизод заболевания протекает обычно с ярко выраженными проявлениями: выделениями из половых органов, нарушениями мочеиспускания, болезненными язвочками, а также с лихорадкой, недомоганием и другими общими симптомами. В дальнейшем обострения болезни проходят более мягко. Излечение от вируса простого герпеса невозможно, хотя и существуют препараты, способные уменьшить его активность.
Цервицит также может являться следствием нарушения микрофлоры в полости цервикального канала и избыточного роста условно патогенных микроорганизмов, то есть тех, которые в норме присутствуют в организме женщины, однако не вызывают заболевания: гарденерелл, стафилококка, стрептококка, грибов рода Candida. Встречается также цервицит, возникающий в результате:
- гормонального дисбаланса и дефицита женских половых гормонов;
- аллергии на спермициды, латекс и другие вещества;
- травм слизистой оболочки шейки матки тампонами, пессарием, влагалищной диафрагмой или другим чужеродным предметом;
- рака шейки матки или противоопухолевой терапии.
Кто в группе риска?
- Женщины моложе 25 лет.
- Женщины, имеющие несколько половых партнеров.
- Женщины, не соблюдающие правил гигиены половой жизни.
- Женщины, перенесшие заболевания, передаваемые половым путем.
- Женщины в послеродовой период.
В большинстве случаев проявления цервицита неспецифичны, поэтому точно определить причину заболевания может только врач-гинеколог после ряда диагностических мероприятий. Диагноз основывается на тщательном опросе пациентки, гинекологическом осмотре, кольпоскопии и результатах лабораторных исследований.
- Микроскопическое исследование отделяемого мочеполовых органов женщин (микрофлора), 3 локализации. Это один из основных методов диагностики вагинита. Проводится исследование образца материала под микроскопом после предварительного окрашивания специальными красителями или без него. Наличие в мазке большого количества лейкоцитов может быть признаком хламидийной или гонококковой природы цервицита. В процессе исследования также может быть выявлен конкретный возбудитель болезни.
- Исследование микробиоценоза влагалища с определением чувствительности к антибиотикам. Исследуют количество и соотношение всех микроорганизмов, присутствующих во влагалище женщины. Проводится как с помощью микробиологичекого метода, так и ПЦР – полимеразной цепной реакции.
- Мазок по Папаниколау (Рар-тест). Цитологическое исследование шеечных мазков по Папаниколау. Это исследование клеток влагалища и шейки матки в целях выявления атипичных, злокачественных клеток. Необходим для диагностики изменений, предшествующих раку шейки матки. Является обязательным для женщин старше 30 лет и для женщин, инфицированных определенными типами вируса папилломы человека.
- Определение специфических иммуноглобулинов к возбудителям урогенитальных инфекций. Проводится методом иммуноферментного анализа (ИФА). Позволяет выявить специфические белки, которые вырабатываются в организме в ответ на проникновение микроорганизма: трихомонады, хламидии и других возбудителей, способных вызвать воспаление шейки матки.
- Определение генетического материала возбудителей инфекций, передаваемых половым путем. Проводится с использованием метода полимеразной цепной реакции (ПЦР). Используется для выявления гонококковой, хламидийной, трихомонадной инфекции, вируса папилломы человека и вируса простого герпеса.
Инструментальные методы исследования
- Расширенная кольпоскопия. Это процедура, которая проводится с помощью специального прибора кольпоскопа, оснащенного оптической системой. Позволяет провести осмотр стенок влагалища и шейки матки в сочетании с рядом специфических диагностических тестов, которые позволяют, в том числе, выявить признаки злокачественных изменений в шейке матки. Во время кольпоскопии возможно проведение биопсии – взятие образца ткани для дальнейшего исследования.
Лечение зависит от конкретной причины заболевания. При инфекционном цервиците используются антибиотики и противовирусные препараты. Важно также на период лечения исключить половые контакты для предотвращения заражения полового партнера. В случае беременности терапия подбирается с большей осторожностью, так как многие препараты могут оказывать негативное влияние на плод.
При неэффективности лекарственной терапии возможно проведение хирургических манипуляций – воздействие на участок повреждения с использованием электрокоагуляции, криотерапии, лазера. Однако подобные процедуры используются достаточно редко, так как имеют ряд серьезных осложнений.
- Использование барьерных методов контрацепции.
- Соблюдение правил интимной гигиены.
- Своевременное выявление и лечение инфекций, передаваемых половым путем.
Лечение цервицита
Цервицит (МКБ N72) — заболевание шейки матки воспалительного характера. На его развитие влияют как инфекционные, так и неинфекционные агенты.
В соответствии с данными медицинской статистики, цервицит — одно из наиболее распространенных заболеваний органов малого таза. С ними сталкиваются до 70% женщин репродуктивного возраста.
Опасность болезни в том, что во многих клинических случаях она протекает без каких-либо проявлений. Чтобы не допустить осложнений, мы рекомендуем регулярно посещать гинекологов медицинского центра «Промедика» в Белгороде. В нашей клинике вам установят причину заболевания, назначат лечение, которое поможет вам улучшить самочувствие и избежать вреда для вашей репродуктивной системы.
Содержание: (оформить якорные ссылки)
Симптомы воспаления шейки матки
Причины воспаления шейки матки
Осложнения воспаления цервикального канала
Формы цервицита
В зависимости от локализации воспалительного процесса выделяют:
эндоцервицит. В этом случае поражается цервикальный канал;
экзоцервицит. Патогенный процесс затрагивает влагалищную часть матки.
По течению различают следующие виды заболевания:
острый цервицит. Обусловлен инфекцией в большинстве клинических случаев;
хронический цервицит. Не обусловлен инфекцией.
В зависимости от протекания воспалительного процесса различают:
гнойный цервицит. Чаще всего его провоцирует незащищенный половой контакт. Проявляется выделениями, содержащими слизь и гной;
вирусный цервицит. На фоне данной патологии появляются доброкачественные полипы, возникает зуд. Вирусный цервицит возникает из-за генитального вируса или ВПЧ;
атрофический цервицит. Появляется на фоне изменения гормонального статуса — недостатка эстрогенов. Из-за атрофического цервицита уменьшается толщина слизистых оболочек матки;
бактериальный. Его провоцирует вагиноз.
Симптомы воспаления шейки матки
Заболевание может протекать и без каких-либо клинических проявлений. Однако чаще всего женщина может отмечать:
боль во время сексуального контакта;
частое, затрудненное или дискомфортное мочеиспускание;
бледно-желтые или сероватые выделения из влагалища;
кровянистые выделения во время или после секса, в перерывах между менструациями;
дискомфорт в области органов малого таза;
повышение температуры (в редких случаях).
Причины воспаления шейки матки
Различают инфекционную и неинфекционную этиологию заболевания. Чаще всего цервицит возникает из-за следующих причин:
инфекции, передаваемые половым путем, и заболевания: гонорея, хламидиоз, уреаплазмоз, трихомониаз, сифилис;
травмы шейки матки;
вирусы простого герпеса;
аллергические реакции на латекс, средства интимной гигиены и др.
Осложнения воспаления цервикального канала
Важно своевременно посещать гинеколога. На осмотре врач сможет обнаружить воспаление цервикального канала. При правильном лечении у вас не возникнут осложнения. В противном случае воспаление будет распространяться за пределы шейки матки, что ухудшает шансы наступления беременности, препятствует ее здоровому течению.
Цервицит опасен для беременных. Он может стать угрозой для вынашивания плода, из-за проникновения инфекции в околоплодные воды, плаценту и к плоду. На фоне этого формируются пороки развития, может возникнуть плацентарная недостаточность. Это может привести к внутриутробной гибели ребенка.
Цервицит у женщин становится фоном для развития онкологии. Это обусловлено нарушением регенеративных процессов в слизистой оболочки шейки матки.
Также осложнениями цервицита являются:
эрозия шейки матки;
эктопия шейки матки;
Диагностика цервицита
При любых подозрениях обратитесь к врачам отделения гинекологии центра «Промедика». Врач соберет анамнез, вам проведут осмотр на кресле. Врач обратит внимание на гиперемию шейки матки, наличие воспаления, отечность в области.
Чтобы уточнить клиническую картину, вам назначат дополнительные анализы:
Лечение цервицита
Программа терапии выстраивается в соответствии с причиной заболевания. Например, лечение вирусного цервицита предполагает прием противовирусных препаратов, бактериального — антибиотиков и других средств. Все препараты, их дозировка подбираются в индивидуальном порядке с учетом противопоказаний для конкретного пациента.
В некоторых случаях требуется комбинированная терапия для устранения нескольких причин заболевания. Проблема может возникнуть из-за устойчивости к антибактериальным препаратам.
В соответствии с показаниями вам могут назначить:
гормональные средства (при атрофическом цервиците).
Лечение патологий цервикального канала может включать в себя фитопрепараты. Для нормализации микрофлоры влагалища назначаются пробиотики. По показаниям вам могут назначить физиотерапию в комплексе с другими методами.
Если цервицит обусловлен инфекцией, передаваемой половым путем, то лечение необходимо пройти обоим партнерам.
В тяжелых случаях может потребоваться хирургические способы избавления от последствий цервицита. Врачи медицинского центра «Промедика» владеют малотравматичными методиками устранения кондилом, спаек, эктопии и т. д.
Профилактика цервицита
Каждая женщина, следящая за собственным здоровьем, должна регулярно наблюдаться у гинеколога. По отзывам пациентов, столкнувшихся с недугом, не стоит игнорировать даже небольшой дискомфорт в области поясницы и живота.
Желательно вести половую жизнь с одним партнером, используя средства барьерной контрацепции. При частой смене партнеров возрастают риски заражения ВПЧ.
Важно следовать рекомендациям лечащего врача и до конца пролечивать заболевания мочеполовой системы. После избавления от неприятных симптомов многие не придерживаются плана терапии, что приводит к хронизацию воспаления.
Остались вопросы? Чтобы уточнить стоимость приема гинеколога и записаться на прием, свяжитесь с нашим администратором удобным способом.
Перечень источников:
Головченко Олегом Васильевичем
(врач акушер-гинеколог высшей категории, кандидат наук).
Как вам статья?






