- Причины болей в животе при беременности
- Боль в животе при беременности
- Что может означать при беременности боль в животе справа
- Боль в правой части живота может быть симптомом аппендицита
- Боль внизу живота при беременности — воспаление мочевого пузыря
- Боль внизу живота при беременности во 2 и 3 триместрах — острый пиелонефрит
- Причины болей в животе при беременности слева
- Боли внизу живота при беременности
- Характер болей в разные периоды беременности
- Отсутствие болей в животе
- Возможные причины болей в животе при беременности
- Пищевые отравления
- Гормональная перестройка
- Боли при внематочной беременности и угрозе выкидыша
- Натяжение мышц и связок
- Боли при заболеваниях внутренних органов
- Диагностика при болях живота у беременных
- Как лечить боли в животе при беременности
- Тянет живот при беременности – почему и что предпринять?
- Физиологическое течение беременности
- Патологические боли
- Возможные причины патологических болей
- Сопутствующие заболевания
- Когда нужно срочно обращаться к врачу
- Полезные статьи
- Боли внизу живота при беременности
- Почему возникают боли внизу живота при беременности?
- Физиологические причины
- Первый триместр
- Второй триместр
- Третий триместр
- Патологические причины
- Акушерские боли
- Неакушерские боли
- Боль в животе при беременности
- Угроза выкидыша на ранних сроках беременности — симптомы и лечение
- Признаки угрозы выкидыша – опасные симптомы
- Типы раннего выкидыша
- Провокаторы угрозы выкидыша на ранних сроках беременности
- Что делать при угрозе выкидыша – готовимся к новому зачатию
Причины болей в животе при беременности
С одной стороны, боль в животе во время беременности может быть предупреждающим симптомом и требовать срочных диагностических исследований, а с другой, она бывает естественным признаком изменений, происходящих в организме женщины во время беременности, или предвестником родов.
Боль в животе — один из симптомов, о которых чаще всего сообщают беременные женщины. При анализе этого недуга следует обращать особое внимание на характеристики боли в животе во время беременности, такие как ее локализация, характер, интенсивность, сопутствующие симптомы и факторы, усугубляющие или облегчающие симптомы.
Боль в животе при беременности
Боль в животе во время беременности — это в первую очередь предупреждающий симптом, который вызывает рефлекторные, вегетативные, моторные и эмоциональные реакции. Субъективно и индивидуально она ощущается как любая другая боль. Боль в животе у беременных нередко вызывается запором
Боль в животе при беременности может иметь разные причины. Частыми причинами, особенно хронических недугов, являются двигательные нарушения и функциональные заболевания желудочно-кишечного тракта, которые нередко встречаются у беременных. Многие будущие матери борются с проблемой запоров. Они появляются с самого начала беременности и часто длятся до ее завершения. Запоры являются результатом удлинения желудочно-кишечного тракта под влиянием прогестерона и расслабления мышц тазового дна.
Как справиться с болью в животе, вызванной запором? Гинекологи рекомендуют придерживаться диеты, богатой натуральными волокнами, и потреблять много жидкости, особенно негазированной минеральной воды. Необходимо исключить из меню трудноперевариваемые, жирные, сильно острые блюда и ограничить потребление белого хлеба, картофеля или макарон. Стоит подкрепляться фармакологическими препаратами растительного происхождения, цель которых — стимулировать перистальтику кишечника и смягчить остатки пищи.
Что может означать при беременности боль в животе справа
Боль, расположенная в верхнем квадранте живота, в области правого подреберья, может быть признаком болезней желчевыводящих путей. Заболевание, характеризующееся болями в животе с правой стороны, — это внутрипеченочный холестаз беременных (ВХБ).
Причины внутрипеченочного холестаза до конца не изучены. Однако его непосредственной причиной является повышение уровня эстрогена и прогестерона у беременных, он наблюдается обычно в третьем триместре. Причем чаще диагностируется при многоплодной беременности. Внутрипеченочный холестаз беременных — серьезное осложнение. Его следует вылечить, как только плод созреет, чтобы предотвратить внутриутробную смерть.
Боль в правой части живота может быть симптомом аппендицита
Боль в правой части живота во время беременности, которая через несколько часов особенно локализуется в нижних квадрантах живота, около правой подвздошной ямки, может указывать на аппендицит. Боль постоянная и сопровождается такими симптомами, как отсутствие аппетита, тошнота, рвота, задержка газов и стула, повышение температуры тела и болезненность живота.
Это заболевание считается наиболее частым неакушерским показанием к неотложным операциям у беременных. По оценкам, на его долю приходится 25% таких хирургических вмешательств. Возможно выполнение лапароскопической аппендэктомии. Часто необходима антибактериальная терапия и даже прерывание беременности путем кесарева сечения. Заболеваемость аппендицитом при беременности составляет от 1:500 до 1:2000 и не различается в зависимости от стадии. Исследования показывают, что у будущей мамы меняется положение аппендикса.
Боль внизу живота при беременности — воспаление мочевого пузыря
Боль внизу живота при беременности, в надлобковой области может возникать при таких заболеваниях мочеполовой системы, как цистит. Беременность обычно откладывает постановку диагноза, потому что такие симптомы, как поллакиурия, неотложные позывы, боль в животе и внизу живота, также наблюдаются при нормальной беременности. Антимикробное лечение длится 3–7 дней. Рекомендуются те же лекарства, что и при бессимптомной бактериурии.
Боль внизу живота при беременности во 2 и 3 триместрах — острый пиелонефрит
Боль внизу живота при беременности во 2 и 3 триместрах может свидетельствовать об остром пиелонефрите. По статистическим данным, это состояние чаще встречается у беременных. По оценкам, от него страдают 2% будущих мам. Терапия мало чем отличается от лечения небеременных женщин. Обычно она занимает 7-10 дней. Острый пиелонефрит развивается на рубеже 2–3 триместра беременности. Ему способствуют затрудненный отток мочи и изменения мочевыводящих путей у беременных. Характерными симптомами заболевания являются: боль внизу живота, повышение температуры тела, боли в поясничной области, озноб, тошнота, головная боль и рвота.
Причины болей в животе при беременности слева
Боль, расположенная в левой стороне живота в нижнем квадрате, может указывать на внематочную беременность. В последние годы заболеваемость имеет тенденцию к увеличению — составляет 1,5–2%. Каждый случай внематочной беременности — это состояние, опасное для жизни беременной. Его симптомы: сильная боль в животе, кровотечение из половых путей, опухоль в области придатков, болезненность брюшной стенки и жидкость в дугласовом пространстве.
Боли внизу живота при беременности

Климов Юрий Викторович
С момента зачатия ребенка в женском организме запускается целый ряд процессов, большая часть из которых локализуется в области детородных органов. Естественные боли, возникающие на разных этапах вынашивания, называются акушерскими. У одних женщин они выражены сильнее, у других слабее, но совсем без болевых ощущений беременность протекать не может – такова физиология.
Характер болей в разные периоды беременности
 Вынашивание делится на три трехмесячных этапа – триместра. Поскольку состояние беременных женщин изучено всесторонне, существуют объективные данные насчет их самочувствия от зачатия до родов.
Вынашивание делится на три трехмесячных этапа – триместра. Поскольку состояние беременных женщин изучено всесторонне, существуют объективные данные насчет их самочувствия от зачатия до родов.
Первый триместр. Болевые ощущения внизу живота могут возникнуть еще на самых ранних стадиях беременности. Их вызывает процесс прикрепления эмбриона к стенке матки. Такая боль считается нормой, если она не вызвана чем-то иным.
Обычно давление или покалывания, вызванные имплантацией, не ярко выраженные и непродолжительные. Это может быть покалывание, несильное жжение либо чувствительность на уровне «что-то там происходит». Если болевые ощущения долго не прекращаются и вызывают желание принять болеутоляющие средства, то нужно непременно обратиться к врачу для выяснения причин таких отклонений. В противном случае ситуация может угрожать плоду.
На разных сроках первого триместра у беременных женщин бывают боли, отдающие в поясницу. Как правило, они вызваны смещением центра тяжести и легкими спазмами мышц, стабилизирующих позвоночник. Ранее не нагруженные волокна этих мышц вступают в работу, но быстро устают, вызывая подобные ощущения. Со временем они тренируются, укрепляются и перестают спазмировать. Но поясничные боли иногда связаны с патологией системы мочевыделения. Как правило, это развитие инфекционных заболеваний, сопровождающееся сопутствующими симптомами: нарушение мочеиспускания, температура, жжение в уретре.
Самый тревожный сигнал, угрожающий плоду, – маточное кровотечение. При первых кровяных выделениях необходимо срочно обратиться к врачу.
Второй триместр. Ближе к средине периода вынашивания матка увеличивается на столько, что поддерживающая ее круглая связка начинает испытывать напряжение, отзывающееся болями. Такие приступы длятся несколько минут, но могут возникать несколько раз в день. Отсутствие подобных ощущений не является отклонением на данном этапе.
Примерно после 20-й недели беременности некоторые женщины отмечают ощущение «твердого живота». Это связано с гипертонусом матки, который регулируют медикаментозно.
К концу второго триместра поясничный отдел позвоночника выгибается вперед еще сильнее вследствие смещения центра тяжести. В результате у беременной, особенно во время ходьбы, могут возникать спазмы, как при радикулите. Избежать этого поможет отказ от обуви на каблуках и упражнения, разработанные для беременных.
Третий триместр. Вступая в заключительный этап вынашивания ребенка, женский организм претерпевает массу изменений. С 35-й (иногда и раньше) недели у женщин начинаются тренировочные схватки, которые вызывают ощущение тяжести внизу живота. Женщина быстро привыкает к таким ощущениям, но если они становятся частыми и сильно выраженными, то рекомендуется обратиться к врачу, т.к. это может быть признаком схваток преждевременных родов.
Ближе к концу беременности головка малыша начинает давить на тазовые кости, что приводит к усилению напряжения внизу живота и спазмам региональной мускулатуры. В норме такие боли терпимы. Но если они становятся чрезмерными, то необходимо безотлагательно обратиться к врачу.
Отсутствие болей в животе
Как уже говорилось, беременность не может проходить при полном отсутствии болевых ощущений хотя бы на одном из ее этапов. Если женщина не ощущает никаких болей, то, скорее всего, речь идет о ее высоком болевом пороге. Нормальное развитие плода не может характеризоваться акушерскими болями. Для этого существует ряд более точных маркеров. Если плод развивается нормально, но болезненных ощущений нет, то можно считать, что ей повезло.
Возможные причины болей в животе при беременности
Кроме акушерских болей, которыми сопровождается вполне здоровая беременность, в этот период могут возникать и боли патологического характера. Женщина, вынашивающая ребенка, не перестает быть уязвимой для заболеваний внутренних органов. А потому у нее, как и у всех остальных, боли в животе могут быть не связаны с ее положением. Следует отличать по ощущениям акушерские боли от неакушерских.
Пищевые отравления
Любой женщине знакомы ощущения, возникающие при пищевых отравлениях. Это может быть:
- сильная тошнота;
- обильное слюноотделение;
- рвота;
- диарея;
- повышение температуры;
- спазмы в области кишечника.
Отравление бывает химическим или инфекционным. Легкое пищевое отравление беременная женщина может перенести без последствий, но более тяжелые состояния, особенно при повышении температуры, требуют немедленного оказания медицинской помощи. Самолечением в данном случае заниматься нельзя, поскольку для беременных существует ряд нюансов и ограничений (в т.ч. медикаментозных).
Гормональная перестройка
Изменение гормонального фона женщины, вынашивающей ребенка, может сопровождаться появлением как минимум дискомфорта внизу живота. К концу третьего триместра женский организм выделяет релаксин – гормон, расслабляющий связки, подготавливая кости таза к родам. Этот процесс часто сопровождается ощущением тяжести внизу живота. Такие ощущения относятся к акушерским болям и не являются патологическими.
Боли при внематочной беременности и угрозе выкидыша
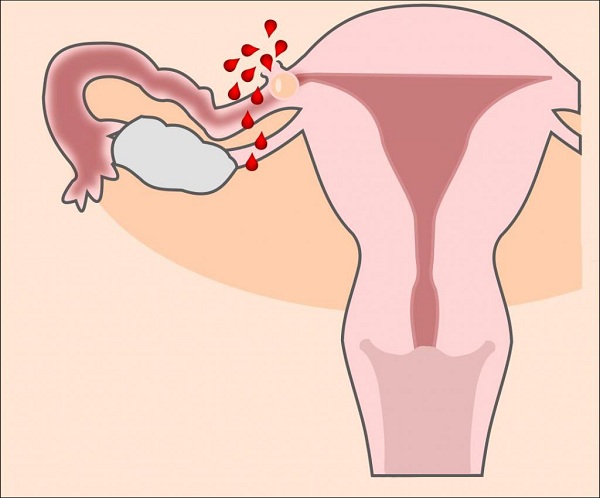
О возникновении внематочной беременности нельзя судить только по симптомам, к которым относится боль внизу живота и кровяные выделения. Но это четкие сигналы для срочного обращения к врачу, который проведет УЗИ и установит их истинную причину. Чаще всего внематочная беременность локализуется в тубах. По мере развития зародыша и растягивания им стенок маточной трубы, возникают болевые ощущения. Они учащаются и усиливаются, в отличие от акушерских болей.
При угрозе выкидыша, который может случиться на любом сроке вынашивания, боли локализуются по центру нижней части живота и сопровождаются схватками. Интуитивно многие женщины, особенно имеющие опыт родов, могут отличить тренировочные схватки и акушерские боли от патологических. Но если беременная отмечает неестественные по ее мнению болевые ощущения в животе (особенно по центру), то ей лучше перестраховаться, обратившись к врачу хотя бы по телефону для описания своего состояния. Угроза выкидыша возникает и при появлении маточного кровотечения, которое сопровождается также и резким упадком сил.
Натяжение мышц и связок
Развиваясь в полости матки, плод увеличивается и растягивает ее стенки. Этот процесс сопровождается и растяжением связок, стабилизирующих положение матки. И матка, и ее связки приспособлены к такому растяжению, но у беременных женщин могут возникать на этом фоне ощущения дискомфорта вплоть до болевых ощущений. Чтобы не спутать такие боли с патологическими, нужно обращать внимание на их частоту и продолжительность. Болями сопровождаются микроразрывы соединительной ткани связок, которые в норме длятся не больше пяти минут. Если боль не проходит дольше, то это повод усомниться, что она вызвана растяжением связок.
На поздних сроках беременности напряжение испытывают и мышцы, окружающие брюшину (косые и прямые мышцы живота). Это могут быть покалывающие боли при изменениях позы. Они проходят также быстро, как и возникают.
Боли при заболеваниях внутренних органов
Беременные не застрахованы от возникновения холецистита, аппендицита, обострения заболевания почек и внутренних половых органов. Нередко при возникновении этих заболеваний они связывают болевые симптомы, прежде всего, с положением. Но симптоматика острого проявления этих заболеваний сильно отличается от нормальных акушерских болей. При аппендиците боль в животе нарастает, не проходит сама собой, сопровождается температурой, что уже заставляет немедленно обратиться за врачебной помощью.
При холецистите (воспаление желчного пузыря), который к слову встречается у женщин на порядок чаще, чем у мужчин, характерны опоясывающие боли в верхней части живота. Часто боль отдает под правую лопатку, при пальпации области проекции желчного пузыря не изменяется. Приступы холецистита наступают преимущественно ближе к полуночи. Их нельзя терпеть, поскольку при отсутствии лечения может произойти разрыв желчного пузыря, что влечет за собой серьезную угрозу как для женщины, так и для плода. Острые холециститы в неопасных для жизни стадиях могут быть законсервированы медикаментозно и при помощи диеты. Операцию по удалению пузыря с камнями в таком случае проводят после родов.
Хиатальная грыжа чаще всего наблюдается среди уже рожавших женщин в возрасте старше 30 лет. Это грыжа отверстия диафрагмы, через которое проходит пищевод. Состояние усложняется давлением увеличивающейся матки. Женщины с такой патологией жалуются на боли за грудиной, жжение в районе пищевода, отрыжки и забросы желудочного сока в пищевод. Лечение беременных пациенток не имеет особенностей. Им рекомендуют спать на кроватях с приподнятым изголовьем, дробное питание с уменьшенным содержанием сырой клетчатки, медикаменты, расслабляющие кишечник.
Шевеление плода. Примерно с восьмой недели ребенок начинает шевелиться в утробе, и будущая мать это естественно ощущает. Дату первых самопроизвольных подвижек плода и место толчков необходимо сообщить доктору. Эта информация важна для определения положения зародыша и даже помогает определить дату родов.
Тренировочные (ложные) схватки. Кратковременные схваткообразные маточные сокращения по ощущениям очень похожи на настоящие родовые схватки. Они сопровождаются не очень сильными болями, а сам живот при этом становится «каменным». Периодичность ложных схваток, в отличие от родовых, идет по убывающей. При тренировочных сокращениях не раскрывается шейка матки, поэтому плоду они не угрожают. Но самой женщине они доставляют неприятные ощущения и чувство тревоги.
Диагностика при болях живота у беременных
Нетипичные для беременных боли в районе живота требуют обследования и установления их истинных причин. О характере ощущений необходимо рассказывать гинекологу. На основании этой информации врач определяет дальнейшую стратегию. При подозрении патологий он может назначить УЗИ органов малого таза, сдачу анализов крови и мочи. Если будут выявлены патологии, то назначается лечение с учетом физиологического положения будущей роженицы.
Как лечить боли в животе при беременности
На ранних сроках у женщин не должно возникать сильных болей в области живота. Они могут сигнализировать заболеваниях, не связанных с акушерством, на что гинеколог обязательно обратит внимание. Естественные акушерские боли можно свести к минимуму, если придерживаться диеты и выполнять гимнастику для беременных, а также гулять на свежем воздухе и соблюдать щадящий режим.
Тянет живот при беременности – почему и что предпринять?
Беременные женщины часто жалуются на тянущие боли внизу живота. Как на них реагировать: терпеть или лечить? В целом дискомфорт в период вынашивания ребёнка является естественным состоянием, однако существуют ситуации, когда будущей маме требуется постоянное наблюдение врача.
Физиологическое течение беременности
Самые сложные этапы вынашивания ребёнка – 1 и 3 триместры. В первые месяцы беременности организм женщины активно перестраивается, чтобы создать условия для нормального развития плода.
Наиболее ощутимо это проявляется в первые недели и даже дни после зачатия. На ранних сроках связки матки начинают растягиваться, кровеносные сосуды расширяются, из-за чего ощущаются тянущие боли внизу живота. Если они не беспокоят постоянно, не сопровождаются симптомами воспаления (коричневыми выделениями, высокой температурой, сильной слабостью), то для волнений нет причин.
Во 2 триместре ощущение «тяжёлого» живота появляется из-за роста плода: соседние органы сдавливаются, повышается нагрузка на позвоночник.
37 неделя – пороговый срок, по истечении которого ребёнок считается доношенным, поэтому тянущая боль может быть «предвестником» родов. Чтобы родоразрешение прошло без эксцессов, нужно обратиться к врачу.
Патологические боли
Причиной того, что у женщины тянет низ живота при беременности, нередко становится скрытая или хроническая патология. При неправильном формировании или расположении плода, наличии заболеваний органов малого таза, гормональном дисбалансе, развивается угроза выкидыша.
Тянущие болевые ощущения обычно возникают внезапно и сопровождаются ухудшением общего самочувствия. Такие симптомы говорят о быстром течении патологического процесса, поэтому требуется немедленная врачебная помощь.
Есть несколько признаков, которые помогают безошибочно распознать критическое состояние:
- острые приступы, похожие на схватки;
- появление выделений (тёмных, зеленоватых, со сгустками крови);
- нарушение работы кишечника и мочевого пузыря;
- скачки артериального давления;
- неэффективность обезболивающих препаратов.
Если состояние беременной внушает опасения, то «глушить» симптомы повышенной дозой лекарств нельзя. Разумнее связаться со своим лечащим врачом, чтобы получить конкретные рекомендации по сохранению малыша.
Возможные причины патологических болей
Тянущие боли внизу живота при беременности могут вызвать не только ИППП, хронические заболевания органов малого таза, сосудистой системы, но и, так называемые, акушерские патологии.
Рассмотрим, почему они возникают, и как распознать состояние, опасное для здоровья ребёнка и матери:
| Причина боли | Срок беременности | Симптомы |
|---|---|---|
| Внематочная (эктопическая) беременность | Более 4 недель | Односторонняя тянущая боль в животе, вагинальное кровотечение, «ноет» поясница. |
| Угроза выкидыша | На любом сроке | Непрекращающиеся боли внизу живота, плохое самочувствие, периодические «схватки». |
| Замершая беременность | 3-4, 8-11, 16-18 недели | Отсутствие шевеления плода, болит и «тянет» нижнюю часть живота. Иногда симптоматика полностью отсутствует. |
| Отслойка плаценты | На любом сроке | Резкие схваткоподобные боли, кровотечение, головокружение. |
Любая из акушерских патологий опасна не только для жизнеспособности плода, но и для здоровья матери. Если при внематочной беременности сохранение плода невозможно, то в остальных случаях при своевременном обращении к врачу есть возможность стабилизировать состояние будущей мамы и ребёнка.
Сопутствующие заболевания
Нередко дискомфорт не связан с беременностью, а является следствием обострения ряда заболеваний. Наиболее распространённые причины тянущей боли в нижней части живота:
- цистит, половые инфекции;
- нарушение работы кишечника;
- аппендицит.
Спровоцировать тянущую боль может даже половой акт, однако неприятные ощущения быстро проходят. Чтобы избежать «повторения сценария», партнёрам нужно просто быть более деликатными. Если же проблема остаётся, то рекомендуется пройти обследование на половые инфекции: трихомонады, хламидии.
Скрыто развивающиеся ИППП вызывают воспаление, которое повышает риск невынашиваемости плода. Непролеченный сифилис, гонорея приводят к рождению ребёнка с умственными и физическими отклонениями.
Когда нужно срочно обращаться к врачу
Перечислим несколько симптомов, появление которых нельзя игнорировать:
- тянет живот с одной стороны (острая боль справа или слева) на сроке до 4 недель как признак внематочной беременности;
- постоянный дискомфорт, «разливающийся» на поясницу и спину;
- кровотечение или выделения с кровяными сгустками на поздних сроках;
- тошнота, рвота в сочетании с повышением температуры тела, появлением тёмных «мушек» в глазах.
К 38 неделе плод полностью сформирован, а организм женщины готов к родам. Если тянущая боль появилась в это время, не паникуйте! Малыш торопится появиться на свет, поэтому смело отправляйтесь в роддом.
Чтобы не омрачать время ожидания ребёнка напрасными страхами, запишитесь на УЗИ и обследование у гинеколога нашего центра.
Полезные статьи
Боли внизу живота при беременности
Почему возникают боли внизу живота при беременности?
 Беременная женщина может ощущать болезненность и дискомфорт в области живота. Болевые ощущения могут иметь как физиологический характер, так и свидетельствовать о развитии патологических процессов.
Беременная женщина может ощущать болезненность и дискомфорт в области живота. Болевые ощущения могут иметь как физиологический характер, так и свидетельствовать о развитии патологических процессов.
Физиологические причины
Боли физиологического характера варьируют в зависимости от срока беременности.
Первый триместр
В начале беременности происходит растяжение и смещение матки, размягчаются близлежащие ткани. В результате появляются тянущие или колющие боли в нижней части живота, напоминающие менструальные. Боли могут вызывать и гормональные перестройки, происходящие в организме.
Второй триместр
В этот период усиливается давление на тазовые кости и связки, что сопровождается резкими кратковременными болями при физических нагрузках, смене положения, кашле, чихании. У некоторых женщин болевые ощущения возникают при шевелении плода.
Третий триместр
Усиленный рост плода провоцирует интенсивное растягивание стенок матки. При этом орган оказывает давление на кишечник, нарушая пищеварение. В результате тревожат тупые боли, покалывания, распирания в левой части живота, запор, метеоризм, дисбактериоз. В конце второго триместра возможны тренировочные схватки, проявляющиеся быстропроходящими потягиваниями внизу живота.
Патологические причины
Не всегда болевые ощущения безобидны. В некоторых случаях они являются результатом опасных осложнений.
Все боли патологического характера, которые возникают внизу живота у беременной женщины, разделяют на 2 группы: акушерские и неакушерские.
Акушерские боли
Причинами акушерских болей становятся:
- Угроза выкидыша
Характерный признак – отсутствие блуждающего характера болевых ощущений. Тянущие или ноющие боли (могут иметь схваткообразный характер) возникают внизу живота и в пояснице, нередко сопровождаются кровянистыми выделениями разных оттенков. В подобной ситуации необходимо вызвать скорую помощь, чтобы предотвратить самопроизвольный аборт.
- Внематочная беременность

Схваткообразные или резкие боли локализуются с одной стороны живота, могут иррадиировать в надключичную область, подреберье, в нижние конечности, в анальный проход. Они часто сопровождаются тошнотой, кровотечением, возможен обморок. Подобное положение требует немедленной медицинской помощи, так как представляет угрозу для здоровья и жизни женщины.
- Замершая беременность
При замершей беременности начинает самостоятельно отторгаться плодное яйцо, что провоцирует тянущие боли и кровянистые выделения.
- Отслойка плаценты
В случае преждевременной отслойки плаценты болевые ощущения могут сопровождаться метеоризмом, побледнением кожи, головокружениями, рвотой, кровотечениями, общей слабостью.
Неакушерские боли
К неакушерским причинам принадлежат:
- Воспаления
Воспалительные процессы в органах малого таза вызывают ноющие или тянущие боли разной интенсивности.
- Патологии пищеварительной системы
Довольно часто тянущие болевые ощущения появляются при сбоях в работе желудочно-кишечного тракта. Они могут быть вызваны отравлением, погрешностями в питании, давлением матки на кишечник.
- Хирургические заболевания
Чаще всего встречается аппендицит. При этом болевые ощущения локализуются в правой подвздошной области. К ним присоединяются тошнота, рвота, поднимается температура тела. В таких случаях требуется срочная операция. Она не оказывает вреда будущему ребенку.
- Болезни мочеполовой системы
Часто беременные женщины страдают от цистита, симптомы которого сходны с угрозой выкидыша. Патология сопровождается ноющими или тянущими болями в нижней части живота, болезненностью и резями при мочеиспускании. Моча может иметь кровянистые включения.
Самостоятельно выяснить причину боли невозможно. Поэтому при появлении любого дискомфорта в области живота следует проконсультироваться с гинекологом, что позволит избежать опасных осложнений.
Берегите свое здоровье и при любых симптомах обращайтесь к квалифицированному врачу.
Боль в животе при беременности
06 февраля 2018
Причины боли в животе на фоне беременности
1. Погрешности в питании
Вполне вероятно, что дискомфорт появился на фоне спазмов или вздутия. Боль в нижней части живота при беременности может быть следствием хронических заболеваний пищеварительной системы. Плотный ужин, недостаточно приготовленная или не совсем свежая пища оказывают дополнительную нагрузку на кишечник. Это может привести к повышенному газообразованию и возникновению ощущения тяжести.
Стоит помнить о том, что беременность — это дополнительная нагрузка на органы пищеварения. Матка увеличивается в объемах и сдавливает кишечник, который и без того на фоне гормональных перестроек чувствует себя несладко: снижается моторика, нарушается перистальтика, запоры становятся частым явлением.
Для снижения риска запоров нужно пить побольше жидкости, употреблять больше клетчатки (овощей, фруктов, цельнозернового хлеба), почаще гулять, есть небольшими порциями и как можно тщательнее пережевывать пищу.
2. Нагрузка на мышцы живота и связочный аппарат
Во время беременности растет и давление на мышцы и связки в области живота. Почувствовать дискомфорт можно при резких движениях, чихании, смене положения. Боль резкая, но кратковременная. Принимать обезболивающие препараты нет необходимости: мышцам сложно сразу адаптироваться, поэтому просто будьте аккуратны.
Еще боль в животе в любом из триместров может возникнуть из-за перенапряжения мышц живота. Боли эти возникают при физических нагрузках, перенапряжении. Чтобы боль утихла, достаточно просто отдохнуть и расслабиться.

3. Обострение заболеваний
В редких случаях на фоне беременности могут обостряться такие заболевания как панкреатит или кишечная непроходимость. Могут появиться и симптомы аппендицита. Боль при таких состояниях специфическая: она нарастает, сопровождается повышением температуры тела и тошнотой, головокружением. Не исключено, что пациентке может потреблваться операция. Поэтому ни в коем случае нельзя терпеть боль до последнего, а как можно скорее обратиться к врачу или вызвать «скорую».
В клинике Скандинавия есть все необходимое для проведения оперативного вмешательства любой сложности в том числе и у беременных женщин. Опытные хирурги “Скандинавии” могут провести операцию даже в момент родов.
4. Гинекологические проблемы
Угроза выкидыша
Боль при беременности может означать и угрозу выкидыша. Ощущения при этом не похожи на нечто другое:
ноющая, схваткообразная боль;
боль, отдающая в поясницу;
не стихает при приеме обезболивающих;
есть выделения из половых органов (от светло-коричневого до красного цвета)
При подобных симптомах нужно обязательно обратиться к акушеру-гинекологу. Врач направит пациентку в стационар для обследования и сохранения беременности. В клинике “Скандинавия” расположено отделение патологии беременности. Специалисты отделения работают с особыми случаями и принимают беременных 24/7 до 22 недели. В клинике женщина проходит УЗИ-мониторинг состояния плода, анализы на хорионический гонадотропин (ХГЧ), инфекции, заболевания, передающиеся половым путем. Все это поможет выявить причину острого состояния.
Ни в коем случае не надейтесь на «авось» и принятие «но-шпы» по советам подруг. Течение беременности для каждой женщины индивидуально, и только своевременная врачебная помощь определяет благополучное ее вынашивание.

Внематочная беременность
Внематочная беременность развивается тогда, когда оплодотворенная яйцеклетка не опускается в полость матки, а застревает в маточной трубе по разным причинам.При этом тесты на беременности дают положительный результат. Однако во время УЗИ плодное яйцо в матке не наблюдается. Внематочная беременность обычно прерывается на сроке 5-7 недель. Это сопровождается разрывом маточной трубы и внутренним кровотечением.
В этом случае женщине необходима срочная операция. Нельзя ждать: нужно срочно вызывать скорую из-за угрозы жизни женщины.
Современные стандарты диагностики предписывают назначать первую УЗИ-диагностику на сроке 4-6 недель.Это помогает снизить риск разрыва маточных труб из-за внематочной беременности, а также сохранить репродуктивную функцию в полном объеме.
Если любые из вышеперечисленных симптомов возникли на сроке более 22 недель, стоит также обратиться к специалисту. Особенно важно срочно вызвать скорую помощь, если у вас открылось кровотечение, выросло давление, появились тошнота или рвота.
В родильном доме Скандинавия есть дородовое отделение, где всегда можно получить необходимое лечение и пройти любые обследования после 22 недели беременности. Наш роддом находится в составе многопрофильной клиники на улице Ильюшина, где мы можем привлечь любого специалиста и помочь каждой беременной женщине.
Боль в животе при беременности у женщин всегда вызывает панику. Но делать этого не стоит. Нужно глубоко вдохнуть, и. набрать телефон своего врача! Ваш перинатолог сразу же назначит вам консультацию, чтобы вы точно знали, что с вами происходит и что можно сделать. В клинике “Скандинавия” мы предпримем все возможное для сохранения вашей беременности и рождения здорового малыша!
Угроза выкидыша на ранних сроках беременности — симптомы и лечение

Когда женщина беременна, приоритетом номер один становится безопасность будущего ребенка, поэтому она должна быть в курсе ранних признаков и симптомов выкидыша. Поскольку угроза выкидыша на ранних сроках беременности особенно высока, в срок до 12/13 недель нужно тщательно следить за состоянием здоровья будущей мамочки. Считается, что в первую неделю после зачатия погибает до 50% оплодотворенных яйцеклеток, когда женщина еще не догадывается об изменениях, происходящих в ее организме.
В это время опасные симптомы, говорящие об угрозе беременности, настолько неявно выражены, что могут быть проигнорированы. Позже, после того, как о зачатии становится известно, и тест подтверждает, что произошло оплодотворение, не менее 10-20% беременностей заканчиваются трагично.
По данным статистики, от 1 до 4% женщин имеют два выкидыша на ранних сроках подряд. Еще реже угрозы невынашивания беременности приводят к трем и более выкидышам. Об этом состоянии говорят – привычное невынашивание беременности. Синоним слова «выкидыш» – «самопроизвольный аборт», когда имеется в виду, что организм сам избавляется от эмбриона.
Признаки угрозы выкидыша – опасные симптомы
К опасным симптомам, говорящим об угрозе выкидыша на ранних сроках беременности, относят следующие состояния:
- Вагинальное кровотечение – от светлых пятен на белье до тяжелых кровотечений с выделением сгустков. Кровь может иметь бурый или коричневатый оттенок, а может быть ярко-алой;
- Сильные спазматические боли в животе;
- Прекращение признаков беременности , когда внезапно уходят присущие женщине до этого тошнота, головокружения, чувствительность груди, реакция на запахи.
Если существует угроза самопроизвольного выкидыша, и некоторые из перечисленных выше симптомов заставили вас насторожиться, не теряйте времени. Незамедлительно обращайтесь к врачу, который наблюдает вашу беременность. Специалист осмотрит вас, направит на УЗИ, после чего диагностирует, есть ли угроза и какое лечение будет эффективным. Или скажет, что опасения напрасны.
Типы раннего выкидыша
Если о признаках прерывания беременности на ранних сроках мы поговорили, необходимо разобрать, как врачи классифицируют состояние. Типология основана на следующих группах:
- Угроза выкидыша – небольшое кровотечение в первом триместре. Около 1/3 женщин будет кровоточить в этот период, и лишь у половины из них диагностируют самопроизвольное прерывание беременности;
- Полный выкидыш – симптомы угрозы выкидыша на ранних сроках находят подтверждение в ходе медицинского обследования, которое показывает, что произошел самопроизвольный аборт. При этом все эмбриональные ткани выходят из матки. Впоследствии не требуется дополнительного лечения или наблюдения у специалистов;
- Неполный выкидыш – угроза выкидыша на ранних сроках беременности подтверждается. Эмбрион гибнет, но при этом его ткани не полностью выходят из матки, что грозит спровоцировать инфекцию и может стать причиной сепсиса. Некоторым женщинам, возможно, потребуется срочная хирургическая помощь из-за сильного кровотечения. Могут использоваться лекарства для того, чтобы спровоцировать матку на сокращения и выброс эмбриональных остатков. В некоторых случаях допустима выжидательная тактика без принятия каких-либо мер;
- Анэмбриония – состояние, при котором симптомы угрозы выкидыша на ранних сроках могут не наблюдаться. Происходит оплодотворение яйцеклетки, ее имплантирование в стенку матки, но нет формирования плода. В некоторых случаях формируется даже гестационная сумка;
- Несостоявшийся выкидыш – при замершей беременности, когда она перестает развиваться, эмбриональная ткань не выходит из матки минимум 4 недели. Один из основных симптомов выкидыша на ранних сроках отсутствует – сильное кровотечение. Могут наблюдаться незначительные мажущие выделения;
- Септический выкидыш – сопровождаемый инфекцией в полости матки. Серьезное заболевание, которое требует незамедлительного лечения, чтобы предотвратить летальный исход несостоявшейся матери. Признаки угрозы септического выкидыша на раннем сроке – лихорадка, боль в животе, кровотечение с неприятным запахом. Важно, как можно раньше начать колоть антибиотики и удалить чужеродное содержимое матки.
Многих женщин интересует закономерный вопрос, что делать при угрозе выкидыша на раннем сроке беременности и как предотвратить опасное состояние. Об этом поговорим чуть позже, сначала обозначим факторы провокаторы самопроизвольного прерывания беременности.
Провокаторы угрозы выкидыша на ранних сроках беременности
В числе факторов, на которые могут повлиять будущие родители – курение, алкоголь, наркотики, непосильный физический труд матери во время беременности. Это можно скорректировать, сведя их действие к минимуму. Однако есть причины, на которые сложно повлиять:
- Генетика – около половины самопроизвольных абортов обусловлены генетическими аномалиями, несовместимыми с жизнью плода;
- Болезнями матери – даже банальное повышение температуры до экстремальных значений может нести вред формирующемуся эмбриону, но есть более опасные инфекции – корь, краснуха, цитомегаловирус и другие;
- Гормональный дисбаланс – у женщин с нерегулярными месячными выше риск угрозы выкидыша на ранних сроках беременности, чем у тех, кто имеет регулярные менструации;
- Плацентарные проблемы – нарушения кровоснабжения плаценты, что провоцирует недостаток питания эмбриона;
- Раннее раскрытие шейки матки , миомы, необычная форма органа, что не дает плоду развиваться;
- Механические травмы – могут провоцировать самопроизвольный аборт на ранних сроках, угрозу выкидыша на 20 неделе и в более поздний срок.
Одной из распространенных угроз выкидыша на ранних сроках беременности становится внематочная беременность, когда эмбрион развивается в одной из маточных труб или другом месте — вне матки. Немаловажное значение имеет возраст матери:
Существуют и другие причины, по которым происходит единичное самопроизвольное прерывание беременности и два выкидыша на ранних сроках подряд. Выяснение причин лучше доверить специалистам, при необходимости посетить консультацию генетика, сдать необходимые анализы и пройти обследования. Особенно это касается женщин, которые перенесли два выкидыша на ранних сроках. Однако это не повод ставить приговор на способности женщины к деторождению. Шанс выносить и родить здорового малыша велик даже после трех неудачных беременностей.
Что делать при угрозе выкидыша – готовимся к новому зачатию
Если у вас были два выкидыша на ранних сроках, но вы стремитесь к рождению здорового малыша, важно тщательно планировать беременность, не допускать стресса, перегрузок, переохлаждений и прочих негативных факторов. Не нужно оставаться со своей бедой наедине, важно найти специалиста, которому вы будете доверять, который знает, что делать при угрозе выкидыша и как снизить риски при планировании нового зачатия.
Одним из важных моментов – найти первопричину происходящего. Важно вспомнить симптомы угрозы выкидыша, когда они происходили, не предшествовали ли им какие-то события, которые могли сыграть решающую роль. По рекомендации врача пройдите специальные обследования:
- Анализы крови – расшифровка результатов в лабораторных условиях поможет найти проблемы гормонального плана или выявить негативные особенности иммунной системы;
- Хромосомные тесты – для выявления признаков угрозы выкидыша на ранних сроках партнерам достаточно сдать кровь, в которой могут обнаружиться хромосомные аномалии. В идеале сдать на анализ эмбриональную ткань, которая также будет скрупулезно проверена.
Чтобы узнать, как предотвратить угрозу выкидыша на ранних сроках, проистекающую из патологии матки, нужно пройти:
- УЗИ – благодаря действию высокочастотных звуковых волн формируется изображение на мониторе компьютера, где точно отражаются особенности исследуемых участков, тканей, органов. Специалист проводит осмотр внешним сканированием и исследованием через влагалище. Благодаря ультразвуковому методу можно выявить миомы и другие аномалии;
- Гистероскопия – введение гистероскопа через шейку матки во внутреннюю полость органа. Благодаря специальной подсветке врач хорошо видит структурные преобразования в тканях, что позволяет ему диагностировать проблему и назначить эффективное лечение для предотвращения выкидыша на ранних сроках;
- Гистеросальпингография и соногистерография – через катетер в матку вводится контрастное вещество. Что позволяет сделать видимыми строение органа и фаллопиевы трубы на рентгенологическом снимке и посредством УЗИ. С помощью этого метода исследуется маточный контур и выявляется наличие препятствующих образований в маточных трубах.
В случае, если причина самопроизвольного прерывания беременности не обнаружена, предпринимаются все усилия для нового зачатия. Зная симптомы угрозы выкидыша, женщина относится к своему здоровью особенно бережно, наблюдает за сменой состояний. Важно в период планирования беременности больше отдыхать, правильно питаться, принимать витаминно-минеральные комплексы, прописанные врачом.
Необходимо избавиться от вредных привычек, высыпаться, не подвергать себя стрессам. Старайтесь не появляться в общественных местах без надобности, чтобы не стать жертвой воздушно-капельной инфекции, способной неблагополучно отразиться на беременности. Если на работе присутствуют вредные для здоровья факторы, лучше исключить их влияние.
Как вам статья?


